Астматичний статус
Дата публікації: 19.03.2024
Автори: Відкриті джерела , Редакція платформи «Аксемедін»
Ключові слова: астма, астматичний статус, навчання пацієнтів, гостра астма, гіпервентиляція

Практичні основи
Астматичний статус вважається невідкладною медичною допомогою. Це крайня форма загострення астми, яка може призвести до гіпоксемії, гіперкарбії та вторинної дихальної недостатності. На практиці роль лікаря полягає в тому, щоб запобігти цьому за допомогою дотримання пацієнтом контрольних ліків (наприклад, стероїдних інгаляторів) в амбулаторних умовах.
Навчання пацієнтів відіграє дуже важливу роль у запобіганні повторним нападам астматичного статусу. У дослідженні Rice та ін. вивчали стаціонарну освіту астми у дітей та підлітків після астматичного статусу. Суб'єкти були зараховані на дві групи. Одна група отримала звичайні інструкції після госпіталізації, а інша група здобула додаткову освіту від непрофесіональних волонтерів з питань астми. Група, яка здобула додаткову освіту, мала кращий комплаєнс в амбулаторних умовах.
Вступ
Астматичний статус — це гостре загострення астми, яке не реагує на початкове лікування бронходилататорами. Астматичний статус може варіюватися від легкої до важкої форми з бронхоспазмом, запаленням дихальних шляхів і закупоркою слизу, що може спричинити утруднене дихання, затримку вуглекислого газу, гіпоксемію та дихальну недостатність.
Пацієнти повідомляють про відчуття стиснення в грудній клітці, швидко прогресуючу задишку, сухий кашель і свистяче дихання, і, можливо, збільшили приймання бета-агоністів (інгаляційно або небулайзерно) до кожних кілька хвилин.
Як правило, пацієнти з’являються через кілька днів після початку респіраторного вірусного захворювання, після впливу сильного алергену чи подразника або після фізичних вправ у холодному середовищі. Часто пацієнти недостатньо використовували або їм недостатньо призначали протизапальну терапію. Вживання незаконних наркотиків може відігравати певну роль у поганому дотриманні протизапальної терапії.
У дослідженні, опублікованому у 2004 році зазначається, що кількість пацієнтів з астматичним статусом, які потребують госпіталізації в інтенсивну терапію, зменшилася за 10 років. Тенденція була до менш просунутих презентацій. Це може відображати покращення в дотриманні ліків, освіті або доступі до медичної допомоги. Проте, нещодавно було висловлено занепокоєння щодо посилення тяжкості симптомів астми та необхідності більш інтенсивної терапії.
Цілі лікування
Цілями лікування при астматичному статусі є:
- швидке усунення обструкції дихальних шляхів шляхом агресивного застосування бета2-агоністів і раннього застосування кортикостероїдів,
- корекція гіпоксемії шляхом моніторингу та призначення додаткового кисню та запобігання або лікування такі ускладнення, як пневмоторакс і зупинка дихання.
Етіологія
Вплив алергену або тригера викликає характерну форму запалення дихальних шляхів у чутливих осіб, прикладом якої є дегрануляція тучних клітин, вивільнення медіаторів запалення, інфільтрація еозинофілами та активовані Т-лімфоцити. Можуть бути залучені численні медіатори запалення, включаючи інтерлейкін (IL)-3, IL-4, IL-5, IL-6, IL-8, IL-10 та IL-13, лейкотрієни та гранулоцитарно-макрофагальні колонієстимулюючі фактори (ГМ-КСФ). Вони, своєю чергою, сприяють залученню тучних клітин, нейтрофілів і еозинофілів. (Дивіться схему нижче.)
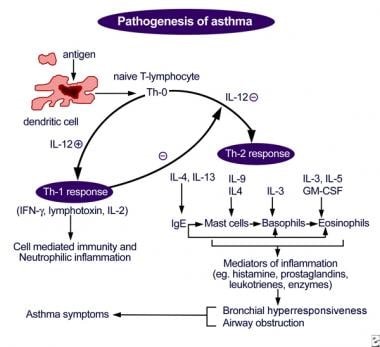
Фізіологічно гостра астма має два компоненти: ранній, гострий бронхоспастичний аспект, що характеризується бронхоконстрикцією гладкої мускулатури, і пізній запальний компонент, що призводить до набряку дихальних шляхів.
Рання бронхоспастична відповідь
Протягом декількох хвилин після впливу алергену спостерігається дегрануляція тучних клітин разом із вивільненням медіаторів запалення, включаючи гістамін, простагландин D2 і лейкотрієн C4. Ці речовини викликають скорочення гладкої мускулатури дихальних шляхів, підвищення проникності капілярів, виділення слизу, активацію нейронних рефлексів. Рання астматична реакція характеризується бронхоконстрикцією, яка зазвичай реагує на бронходилататори, такі як бета2-агоністи.
Пізніша запальна реакція
Вивільнення медіаторів запалення стимулює молекули адгезії в епітелії дихальних шляхів та ендотелії капілярів, що потім дозволяє клітинам запалення, таким як еозинофіли, нейтрофіли та базофіли, прикріплюватися до епітелію та ендотелію та згодом мігрувати в тканини дихальних шляхів. Еозинофіли вивільняють еозинофільний катіонний білок (ECP) і основний білок (MBP). І ECP, і MBP викликають десквамацію епітелію дихальних шляхів і оголюють нервові закінчення. Ця взаємодія сприяє подальшій гіперреактивності дихальних шляхів при астмі. Цей запальний компонент може виникнути навіть в осіб із легким загостренням астми.
Бронхоспазм, закупорка слизом і набряк у периферичних дихальних шляхах призводять до підвищення опору дихальних шляхів і обструкції. Захоплення повітря призводить до гіперінфляції легень, невідповідності вентиляції/перфузії (V/Q) і збільшення вентиляції мертвого простору. Легеня роздувається біля кінця вдиху на кривій легеневої податливості зі зниженням податливості та посиленням дихальної роботи.
Підвищення плеврального та внутрішньоальвеолярного тиску, яке виникає внаслідок обструкції та гіперінфляції, разом із механічними силами розтягнутих альвеол, зрештою призводять до зниження альвеолярної перфузії. Поєднання ателектазу та зниження перфузії призводить до невідповідності V/Q в легеневих одиницях. Невідповідність V/Q і, як наслідок, гіпоксемія викликають збільшення хвилинної вентиляції.
Ускладнення
На ранніх стадіях гострої астми гіпервентиляція може призвести до респіраторного алкалозу. Це пояснюється тим, що утруднені легеневі одиниці (повільний відсік) відносно менші, ніж необтуровані легеневі одиниці (швидкий відсік). Гіпервентиляція дозволяє видалити вуглекислий газ через швидкісний відсік. Однак у міру прогресування хвороби та закупорки більшої кількості легеневих відділів відбувається збільшення повільних відділів, що призводить до зниження здатності видаляти вуглекислий газ і, зрештою, викликає гіперкарбію.
Фактори ризику
Астма виникає внаслідок ряду факторів, включаючи генетичну схильність і фактори навколишнього середовища. В анамнезі пацієнтів часто є атопія. Тяжкість астми корелювала з кількістю позитивних результатів шкірних проб.
Гастроезофагеальна рефлюксна хвороба є ще одним фактором ризику астми, дослідження показують, що рефлюкс шлункового вмісту з аспірацією або без неї може спровокувати астму у чутливих дітей і дорослих. Дослідження на тваринах показали, що закапування навіть невеликої кількості кислоти в дистальний відділ стравоходу може призвести до помітного підвищення внутрішньогрудного тиску та опору дихальних шляхів. Вважається, що ця реакція зумовлена реакціями вагусної та симпатичної нервової системи.
Фактори ризику астми також включають наступне:
- Вірусні інфекції.
- Забруднювачі повітря — такі як пил, сигаретний дим і промислові забруднювачі.
- Ліки — включаючи бета-блокатори, аспірин і нестероїдні протизапальні препарати (НПЗП).
- Холодна температура.
- Вправи.
Епідеміологія
Поява в США
Астма вражає до 10% населення США. За останні два десятиліття поширеність зросла на 60% у всіх вікових категоріях. Значне зростання рівня госпіталізації та смертності від астми супроводжується збільшенням захворюваності.
Астматичний статус зазвичай більш поширений серед осіб із низькими соціально-економічними групами, незалежно від раси, оскільки вони мають менший доступ до регулярної спеціалізованої медичної допомоги. Особливо страждають люди, які живуть самі.
Міжнародне явище
Захворюваність на астму в усьому світі невідома, але оцінюється приблизно у 20 мільйонів випадків. Різке зростання захворюваності пояснюється, зокрема, забрудненням навколишнього середовища та індустріалізацією.
Демографія
У Сполучених Штатах поширеність астми вища серед дітей, жінок, темношкірих та осіб із зареєстрованим доходом нижче федерального рівня бідності.
Прогноз
Загалом, якщо немає ускладнюючої хвороби, такої як застійна серцева недостатність або хронічна обструктивна хвороба легень, астматичний статус має сприятливий прогноз за умови відповідної терапії. Затримка з початком лікування є, ймовірно, найгіршим прогностичним фактором. Затримки можуть бути наслідком поганого доступу до медичної допомоги з боку пацієнта або навіть затримки у використанні кортикостероїдів. Пацієнти з гострою астмою повинні застосовувати кортикостероїди рано та агресивно.
Ускладнення
Ускладнення астми можуть включати наступне:
- Зупинка серця
- Порушення або зупинка дихання
- Гіпоксемія з гіпоксичним ішемічним ураженням центральної нервової системи (ЦНС).
- Пневмоторакс або пневмомедіастинум
- Токсичність від ліків
- Пневмоторакс може ускладнити гостру астму через підвищення тиску в дихальних шляхах або в результаті ШВЛ. Накладена інфекція також може виникнути в інтубованих пацієнтів. Пацієнтам може знадобитися грудна трубка при пневмотораксі або агресивна антибіотикотерапія при накладеній інфекції.
Смертність
Рівень смертності від астми зріс із загрозливою швидкістю. З 1993 по 1995 рік загальний щорічний рівень смертності від астми з поправкою на вік зріс на 40%. Зростання рівня смертності було ще вищим серед чорношкірих, серед людей, які живуть у бідності, а також серед дітей віком до 4 років і дітей віком 9-16 років. Останнім часом рівень смертності від астми знижується.
Ризик смертності також особливо високий у пацієнтів, які зволікають з медичним лікуванням, особливо з системними кортикостероїдами. Пацієнти з іншими наявними захворюваннями (наприклад, рестриктивне захворювання легень, застійна серцева недостатність, деформації грудної клітки) мають особливий ризик смерті від астматичного статусу. Пацієнти, які регулярно палять, мають хронічне запалення дрібних дихальних шляхів, а також мають більший ризик смерті від астматичного статусу. Дані також свідчать про вищу смертність серед осіб з нижчим соціально-економічним статусом, з психічними захворюваннями, з нещодавньою погано контрольованою астмою або з анамнезом попередньої інтубації. Одне дослідження пов’язує вплив звичайної плісняви Alternaria alternata та смертність від астми.
Навчання пацієнтів
Астма є хронічним захворюванням. Пацієнти та їхні родини мають бути забезпечені командою, яка може запропонувати навчання та подальший догляд. Перед випискою команда, яка займається навчанням астми, повинна зустрітися з родиною та пацієнтом, щоб повідомити їм інформацію щодо обслуговування, моніторингу та заходів контролю навколишнього середовища. Раннє виявлення загострень і важливість дотримання терапії мають першочергове значення.
Дослідження також продемонстрували важливість плану навчання у разі астми. Настанови щодо цієї літератури були опубліковані.
Пацієнти потребують інструкцій щодо правильного використання інгаляторів, дотримання терапії та уникнення стресу. Фактори стресу (тобто тригери нападів астми) включають шерсть домашніх тварин, домашній пил і цвіль. Настійно відмовляйте пацієнтів від куріння, цієї звички слід уникати за будь-яку ціну.
ДЖЕРЕЛО: https://medicalxpress.com/
Щоб дати відповіді на запитання до цього матеріалу та отримати бали,
будь ласка, зареєструйтеся або увійдіть як користувач.
Реєстрація
Вхід
Матеріали з розділу

Диференційна діагностика інсультів у дітей

Хронічний кашель у дітей: визначення пошир ...

Психоделіки для лікування психічних розлад ...

Федір Лапій: «Не рідкість, коли зала вміщу ...

Експериментальний препарат дає нову надію ...

Дослідження виявило, як клітинний транспор ...

.jpg)
.jpg)
