Клінічна настанова: Пневмонія у дітей. Частина 2
Дата публікації: 17.10.2023
Автори: Відкриті джерела , Редакція платформи «Аксемедін»
Ключові слова: пневмонія, запалення легень, лікування пневмонії, статистика пневмоній
Рекомендуємо спочатку ознайомитись з Клінічна настанова: Пневмонія у дітей. Частина 1
Позалікарняна пневмонія (ВП) визначається як ознаки та симптоми гострої інфекції легеневої паренхіми в особи, яка отримала інфекцію в суспільстві, на відміну від внутрішньолікарняної (нозокоміальної) пневмонії. CAP є поширеним і потенційно серйозним захворюванням із значною захворюваністю.
Клінічні прояви дитячої пневмонії відрізняються залежно від збудника, конкретного хазяїна та ступеня тяжкості. Ознаки та симптоми неспецифічні; жоден симптом або ознака не є патогномонічним для пневмонії у дітей.
Симптоми та ознаки пневмонії можуть бути ледь помітними, особливо у немовлят і маленьких дітей. Поєднання лихоманки та кашлю свідчить про пневмонію; інші ознаки дихання (наприклад, тахіпное, посилене дихання) можуть передувати кашлю. Спочатку кашель може не проявлятися, оскільки в альвеолах мало кашльових рецепторів. Кашель починається, коли продукти інфекції дратують кашльові рецептори в дихальних шляхах. Чим довше присутні лихоманка, кашель і респіраторні симптоми, тим більша ймовірність пневмонії.
У новонароджених і маленьких немовлят можуть спостерігатися труднощі з годуванням, неспокій або метушливість, а не кашель і/або ненормальне дихання. У новонароджених, немовлят і маленьких дітей (тобто віком від 5 до 10 років) може спостерігатися лише лихоманка та лейкоцитоз.
Діти старшого віку та підлітки можуть скаржитися на плевритний біль у грудній клітці (біль при диханні), але це суперечлива знахідка. Іноді домінуючим проявом може бути біль у животі (через біль, що передається з нижніх часток) або ригідність потилиці (через біль, що передається з верхніх часток). «Ходяча пневмонія» — це термін, який іноді використовують для опису пневмонії, при якій респіраторні симптоми не заважають нормальній діяльності.
У багатоцентровому популяційному дослідженні, яке включало 2358 дітей віком до 18 років, госпіталізованих із рентгенографічними ознаками пневмонії, 95 відсотків мали кашель, 90 відсотків мали лихоманку, 75 відсотків мали анорексію, 70 відсотків мали задишку та 55 відсотків мали ретракції грудної стінки
КЛІНІЧНА ОЦІНКА
Цілі. Обстеження дитини з кашлем і потенційним захворюванням нижніх дихальних шляхів має три цілі: ідентифікація клінічного синдрому (наприклад, пневмонія, бронхіоліт, астма), розгляд етіологічного агента (наприклад, бактерії, вірус) і оцінка тяжкості захворювання. Тяжкість захворювання визначає необхідність додаткового обстеження.
Анамнез та обстеження. Дані в анамнезі можуть бути корисними для визначення етіологічного агента, ймовірності зараження мікроорганізмом, стійким до антибіотиків, і тяжкості захворювання.
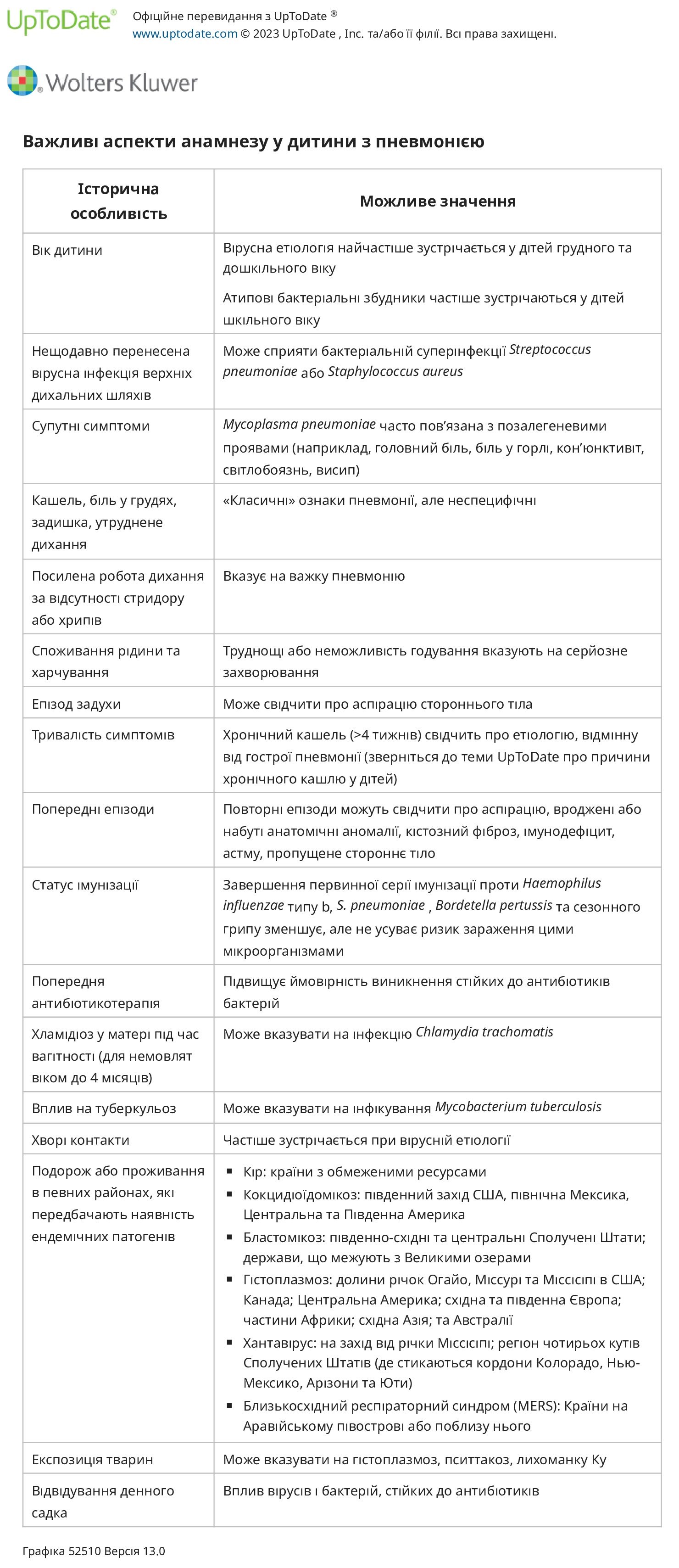
Важливі аспекти обстеження зведені в таблицю і більш детально розглянуті нижче.
Загальний вигляд – у маленької дитини оцінка загального вигляду охоплює здатність стежити за навколишнім середовищем, годувати, вимовляти голос і втішатися. Стан свідомості та ціаноз слід оцінювати у всіх дітей, хоча у дітей може бути гіпоксемія без ціанозу. Більшість дітей із рентгенологічно підтвердженою пневмонією не активні.
Лихоманка. Лихоманка є поширеним проявом пневмонії у дітей. Однак він неспецифічний і присутній по-різному. Маленькі немовлята можуть мати афебрильну пневмонію, спричинену Chlamydia trachomatis або іншими збудниками. У дітей з бронхіолітом лихоманка зазвичай нижча, ніж у дітей з пневмонією, і зазвичай відсутня у дітей з астмою.
Лихоманка може бути єдиною ознакою прихованої пневмонії у високофебрильних маленьких дітей. В одному звіті 26 відсотків із 146 дітей (<5 років) з лихоманкою ≥39°C (102,2°F), відсутніми клінічними ознаками пневмонії чи іншими локалізуючими ознаками та кількістю периферичних лейкоцитів ≥20 000/мікл мали рентгенологічні докази пневмонія.
Тахіпное – діти з пневмонією часто мають тахіпное, але тахіпное є меншим показником рентгенологічно підтвердженої пневмонії, ніж гіпоксія або посилене дихання. Відсутність тахіпное допомагає виключити пневмонію.
У систематичному огляді досліджень, що оцінюють кореляцію між результатами клінічного обстеження та рентгенологічною пневмонією, частота дихання >40 вдихів за хвилину була в 1,5 раза (95% ДІ 1,3-1,7) частіше у дітей з рентгенологічною пневмонією, ніж без рентгенологічної пневмонії; вікове тахіпное не було пов’язане з рентгенологічною пневмонією.
Тахіпное у немовлят із пневмонією (частота дихання >70 вдихів/хв) також було пов’язане з гіпоксемією. Тахіпное може бути менш корисним на ранніх стадіях хвороби (наприклад, менше трьох днів).
Респіраторний дистрес – ознаки респіраторного дистресу включають тахіпное, гіпоксемію (насичення периферичних артерій киснем [SpO 2 ] <90 відсотків на повітрі в приміщенні на рівні моря), посилене дихання (міжреберні, підреберні або надгрудинні втягування; розширення носа; бурчання; використання допоміжних м’язів), апное та змінений психічний статус.
Насичення киснем необхідно вимірювати у дітей з підвищеною роботою дихання, особливо якщо вони мають знижений рівень активності або збуджені. Немовлята та діти з гіпоксемією можуть не мати ціанозу. Гіпоксемія є ознакою тяжкого перебігу захворювання та показанням до госпіталізації.
Ознаки респіраторного дистресу більш специфічні, ніж лихоманка або кашель, для інфекції нижніх дихальних шляхів, але менш чутливі. Ознаки респіраторного дистресу, які є прогностичними ознаками пневмонії, включають гіпоксемію (визначається по-різному в різних дослідженнях, зазвичай насичення киснем <94-96 відсотків у кімнатному повітрі), ретракції, хитання головою та розширення носа. Однак відсутність цих знахідок не виключає пневмонію.
У систематичному огляді втягнення, розширення носа та бурчання спостерігалися у два-три рази частіше у дітей із рентгенологічно підтвердженою пневмонією, ніж без. У разі наявності бурчання є ознакою важкого захворювання та загрози дихальної недостатності.
Обстеження легенів – обстеження легенів може дати ключ до діагностики пневмонії та/або можливих ускладнень.
Аускультація є важливою складовою обстеження дитини, у якої є ознаки, що вказують на пневмонію. Однак аускультативні результати, окрім хрипів, мають меншу згоду між спостерігачами, ніж спостережувані результати, такі як ретракції або частота дихання. Необхідно провести аускультацію всіх легеневих полів.
Результати обстеження, що відповідають рентгенографічно підтвердженій пневмонії, включають:
- Тріск.
Результати, що відповідають консолідованій паренхімі легень, включаючи:
- Зниження дихання
- Бронхіальне дихання (голосніше, ніж зазвичай, з короткими фазами вдиху та подовженим видихом, а також високим під час видиху), егофонія (зміна E на A)
- Бронхофонія (виразна передача звуків, таких як склади "дев'яносто дев'ять")
- Шепітне мовлення (передача складів пошепки)
- Тактильне тремтіння (наприклад, коли пацієнт каже "дев'яносто дев'ять")
- Тупість при перкусії
• Хрипи частіше зустрічаються при пневмонії, спричиненій атиповими бактеріями та вірусами, ніж бактеріями; це також характерна ознака бронхіоліту та астми
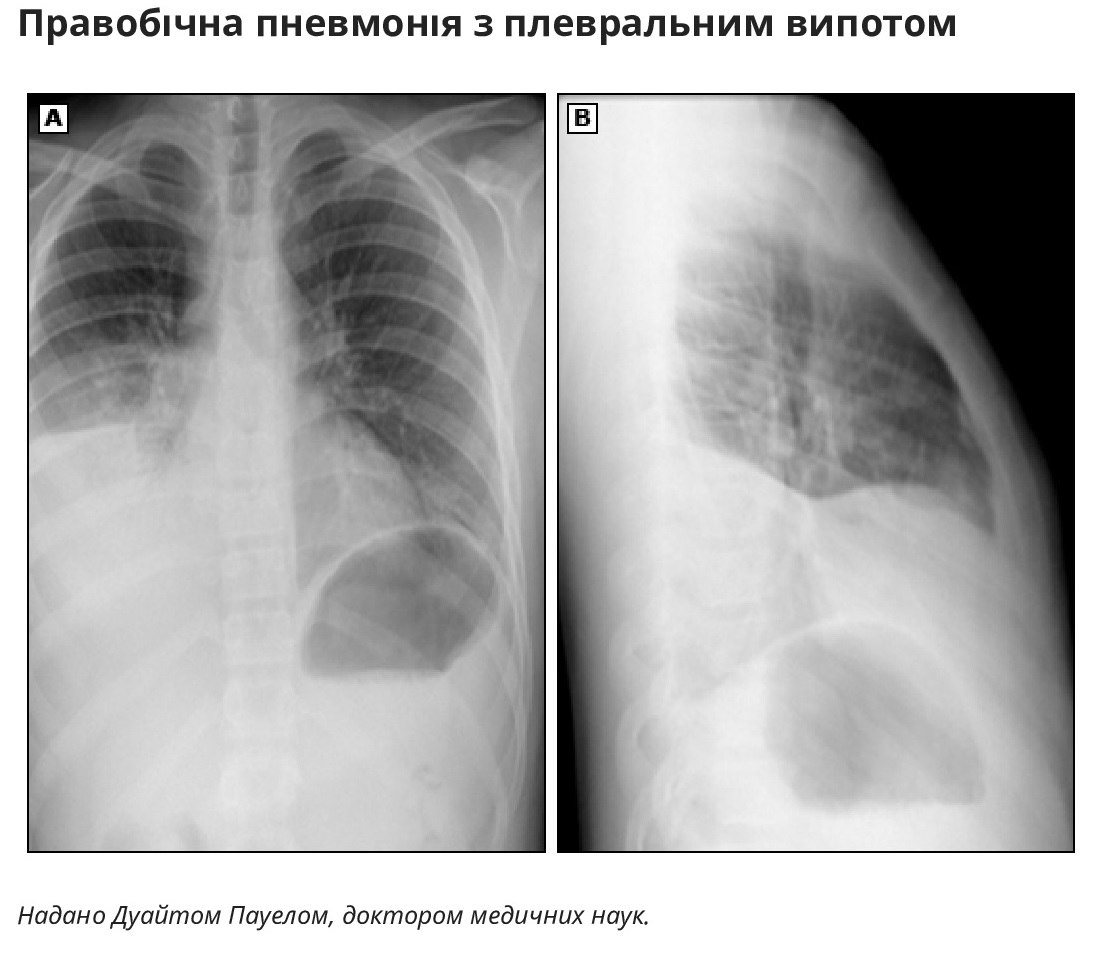
• Знахідки, що вказують на плевральний випіт, включають біль у грудній клітці з шинуванням, тупість при перкусії, віддалені звуки дихання та тертя плеври
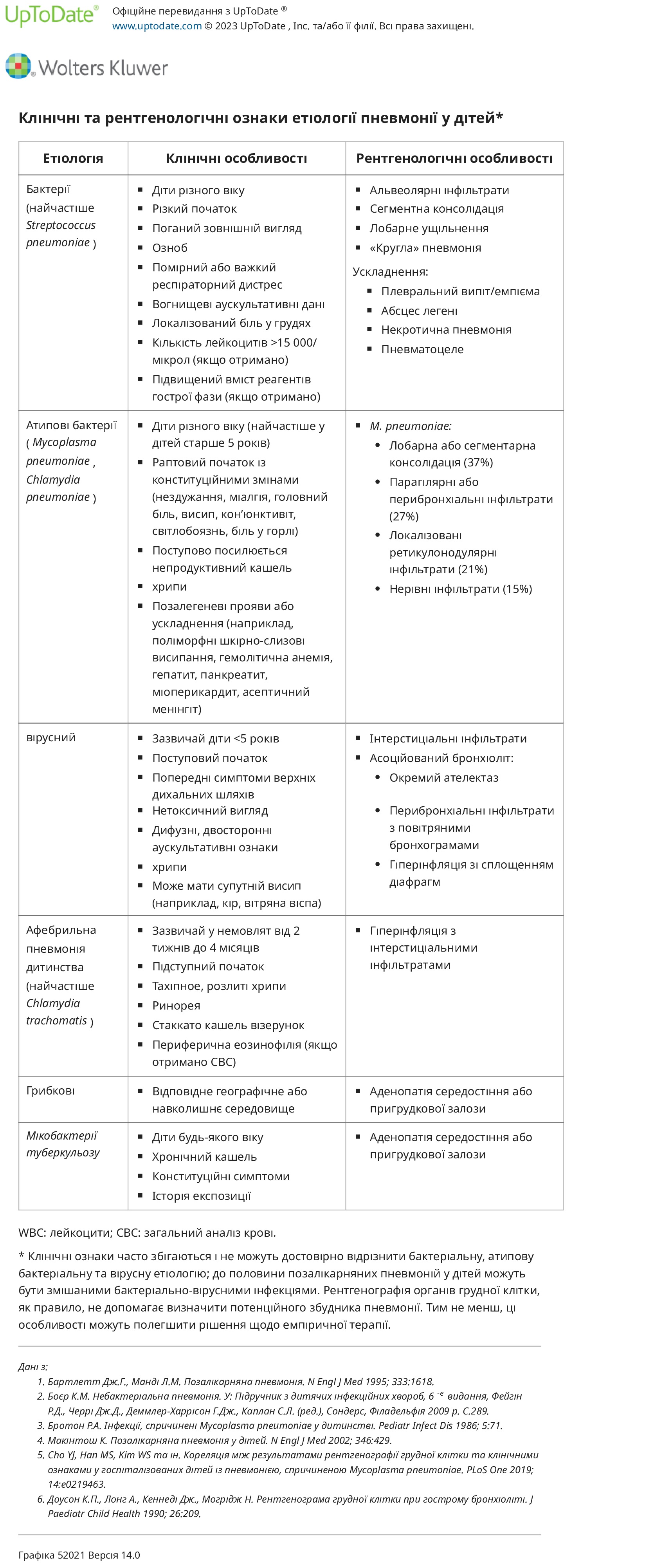
Підказки до етіології — Клінічні ознаки, які традиційно вважаються характерними для бактеріальної пневмонії, атипової бактеріальної пневмонії або вірусної пневмонії, зведені в таблицю. Однак ознаки часто збігаються і не можуть бути надійно використані для розрізнення різних етіологій. Крім того, до 50 відсотків інфекцій можуть бути змішаними бактеріально-вірусними інфекціями.
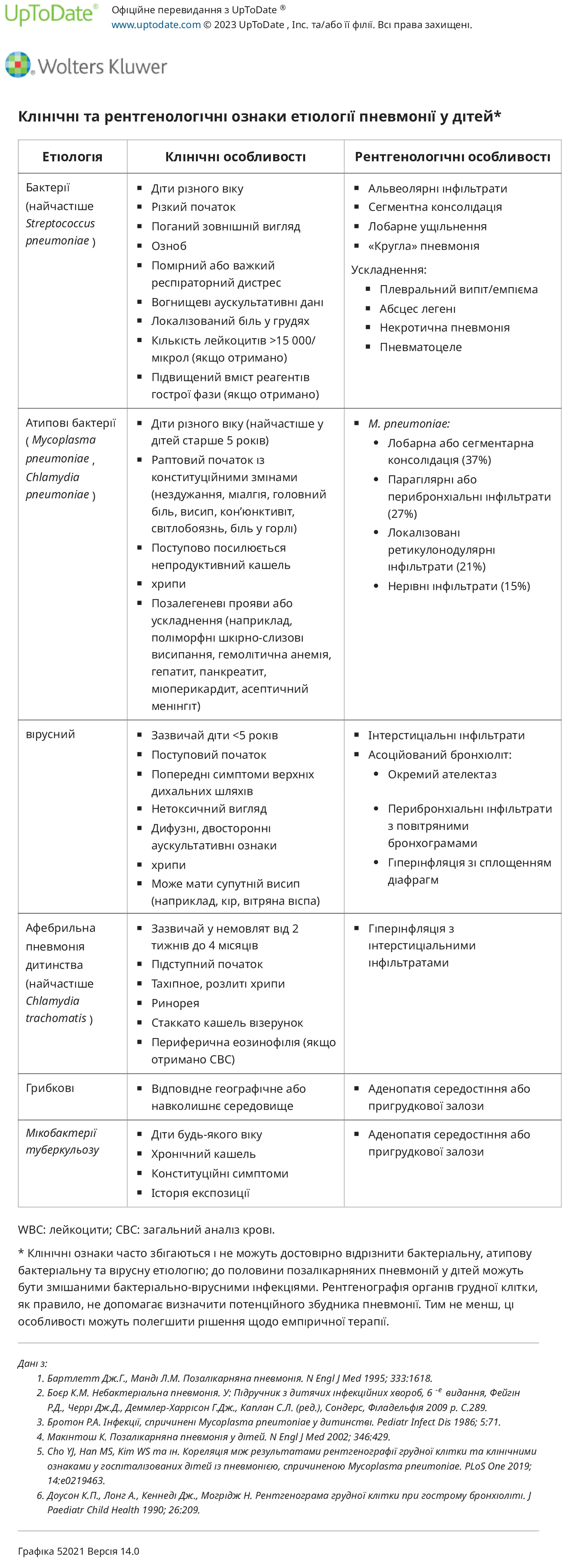
Бактеріальна – класично бактеріальна («типова») пневмонія, зазвичай викликана Streptococcus pneumoniae і рідше Staphylococcus aureus і стрептококом групи А, яка може наступати після кількох днів після симптомів інфекції верхніх дихальних шляхів, вважається раптовою за своїм початком із появою гарячкового стану пацієнта. хворий і іноді токсичний. Респіраторний дистрес від середнього до важкого; аускультативні ознаки можуть бути нечисленними і вогнищевими, обмеженими ураженим анатомічним сегментом. Ознаки та симптоми сепсису та локалізований біль у грудях (що вказує на подразнення плеври) більше вказують на бактеріальну етіологію, оскільки вони рідко присутні при небактеріальній пневмонії. Ускладнення, які обговорюються нижче, також більше вказують на бактеріальну етіологію. З іншого боку, типова бактеріальна пневмонія малоймовірна у дітей старше п’яти років, якщо присутні хрипи.
Пневмококова пневмонія є найбільш поширеною типовою бактеріальною пневмонією у дітей різного віку. Лихоманка та кашель спостерігаються у більшості дітей з пневмококовою пневмонією. Інші загальні ознаки включають нездужання/млявість, ослаблення дихання та хрипи. Пневмококова пневмонія у дітей більш детально розглядається окремо.
Атипова бактеріальна пневмонія – «атипова» бактеріальна пневмонія, спричинена Mycoplasma pneumoniae або Chlamydia pneumoniae, зазвичай проявляється раптово з конституційними ознаками лихоманки, нездужання та міалгії; головний біль; світлобоязнь; біль у горлі; кон'юнктивіт; висип; і поступове посилення непродуктивного кашлю, незважаючи на покращення інших симптомів. Хоча захриплість може спостерігатися при захворюванні, спричиненому обома збудниками, вона частіше спостерігається при інфекції C. pneumoniae. Хрипи є частою знахідкою при атипових бактеріальних і вірусних пневмоніях.
M. pneumoniae може бути пов’язаний з різними позалегеневими проявами. Дерматологічні прояви можуть коливатися від легкого еритематозного макулопапульозного висипу або кропив’янки до синдрому Стівенса-Джонсона. Інші позалегеневі прояви включають гемолітичну анемію, поліартрит, панкреатит, гепатит, перикардит, міокардит і неврологічні ускладнення.
У немовлят віком до одного року може розвинутися «афебрильна пневмонія дитинства». Афебрильна пневмонія дитинства – це синдром, який зазвичай спостерігається у віці від двох тижнів до трьох-чотирьох місяців. Класично він викликається C. trachomatis, але інші агенти, такі як цитомегаловірус, Mycoplasma hominis і Ureaplasma urealyticum, також залучені. Клінічна картина являє собою прихований початок ринореї та тахіпное з подальшим відривним кашлем (окремі кашлі, розділені вдихами). Фізичне обстеження зазвичай виявляє дифузні хрипи на вдиху. Кон'юнктивіт може бути присутнім або в анамнезі кон'юнктивіту може бути.
Вірусна. Початок вірусної пневмонії є поступовим і пов’язаним з попередніми симптомами з боку верхніх дихальних шляхів (наприклад, ринорея, закладеність). У дитини немає токсичності. Аускультативні ознаки зазвичай дифузні та двосторонні. В одному дослідженні за участю 98 амбулаторних дітей із пневмонією свистяче дихання спостерігалося частіше у пацієнтів із вірусною, ніж бактеріальною пневмонією (43 проти 16 відсотків), але інші клінічні прояви, які часто асоціюються з вірусним захворюванням, такі як ринорея, міалгія та хворі контакти, не спостерігалися.
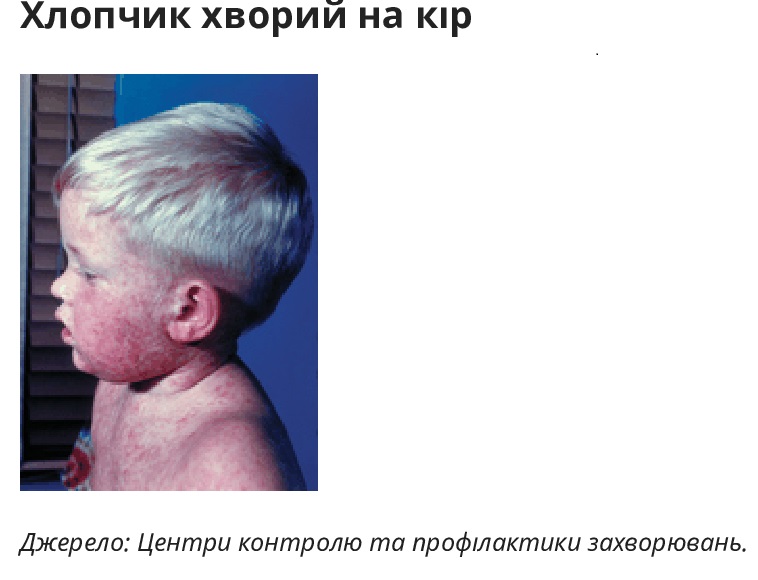
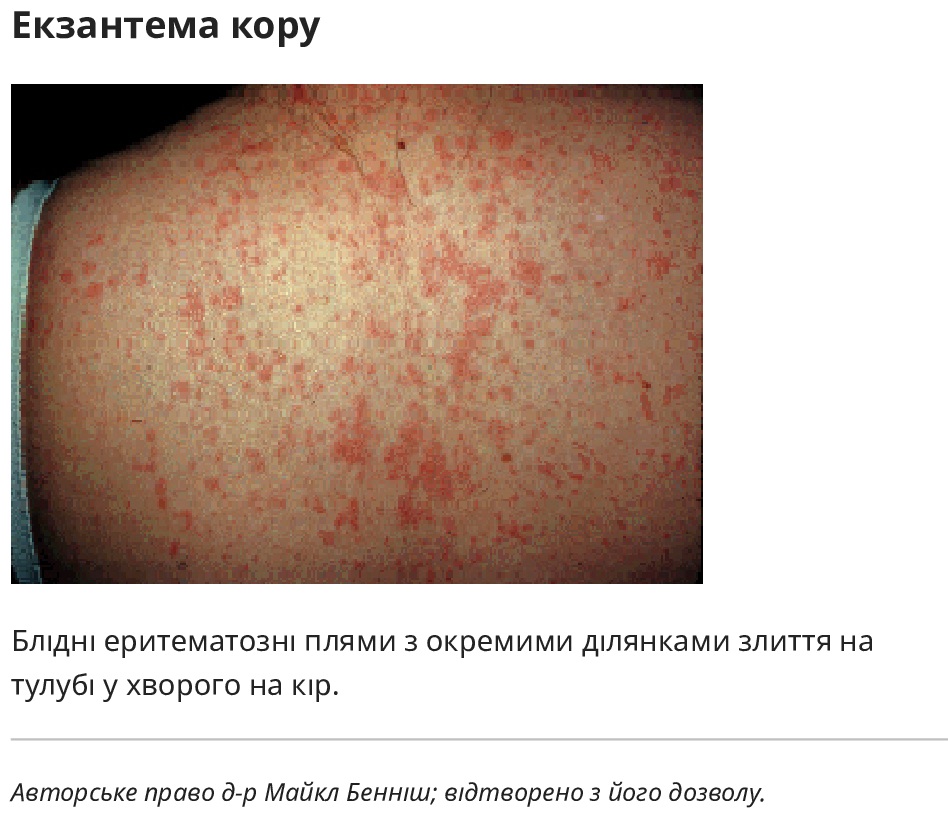
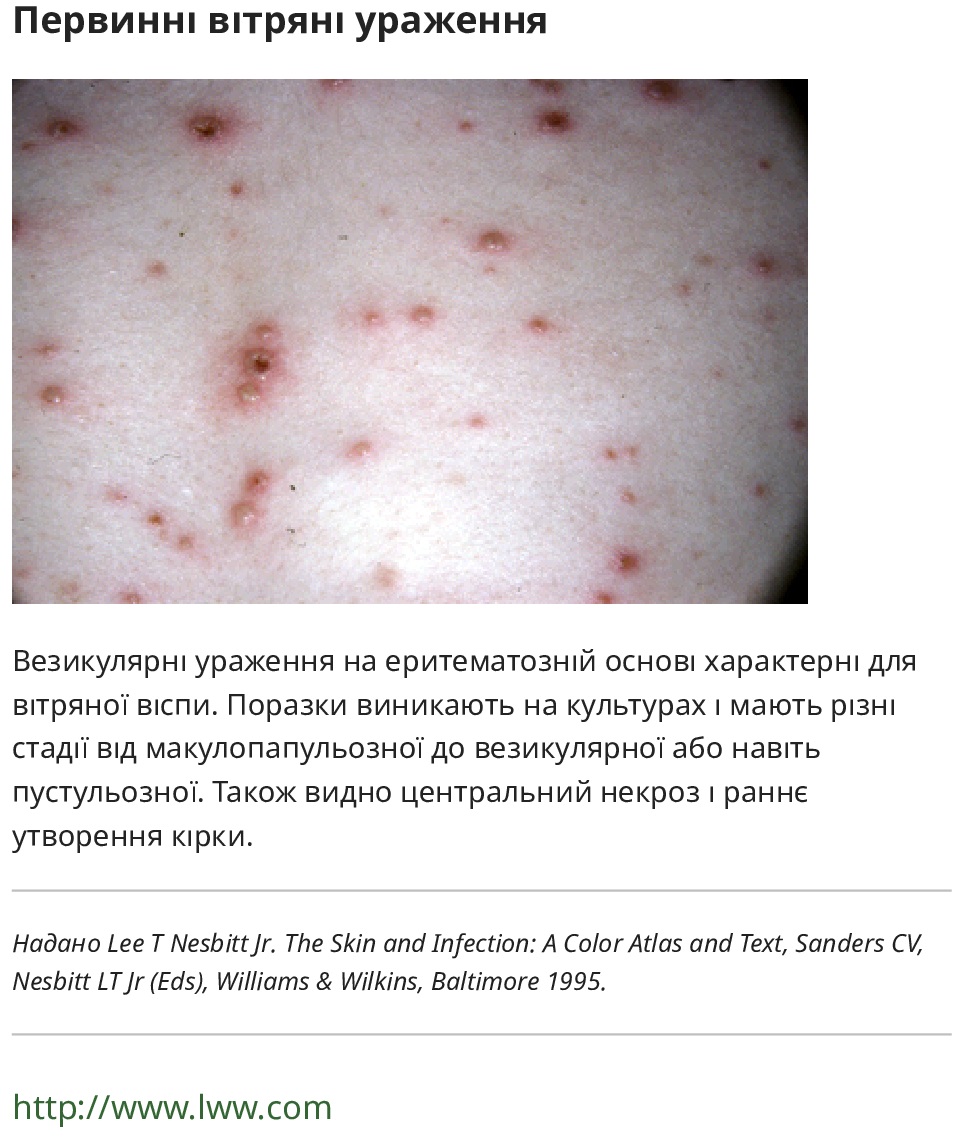
Деякі вірусні причини пневмонії пов’язані з характерними дерматологічними ознаками:
- Кір
- Вітряна віспа
Оцінка тяжкості — Оцінка тяжкості пневмонії необхідна для того, щоб визначити необхідність проведення лабораторних та візуалізаційних досліджень і відповідної терапії. Тяжкість пневмонії зазвичай оцінюється за загальним клінічним виглядом і поведінкою дитини, включаючи оцінку ступеня її усвідомлення та бажання їсти або пити. Хоча систематичний огляд досліджень, що передбачають тяжкість пневмонії у дітей, показує, що гіпоксемія, зміна психічного стану, вік <3 до 6 місяців, задишка, багаточасткові інфільтрати та помірні або великі плевральні випоти є факторами, які найбільше прогнозують тяжкість пневмонії, стандартизовані критерії легкої, середнього та важкого ступеня пневмонії у дітей відсутні
РАДІОЛОГІЧНА ОЦІНКА
Показання. Звичайні рентгенограми грудної клітки не є необхідними для підтвердження діагнозу підозри на ВП у дітей з легкою неускладненою інфекцією нижніх дихальних шляхів, які почуваються достатньо добре, щоб лікуватися амбулаторно. Показання до рентгенографії у дітей з клінічними ознаками пневмонії включають:
- Тяжке захворювання
- Підтвердження/виключення діагнозу, коли клінічні дані непереконливі
- Госпіталізація (для документування наявності, розміру та характеру паренхіматозних інфільтратів та оцінки можливих ускладнень)
- Повторна пневмонія в анамнезі
- Виключення альтернативних пояснень респіраторного дистресу (наприклад, аспірація стороннього тіла, серцева недостатність), особливо у пацієнтів із серцево-легеневими або медичними захворюваннями
- Оцінка ускладнень, особливо у дітей, у яких пневмонія затяжна та не реагує на антимікробну терапію
- Виключення пневмонії у маленьких дітей (від 3 до 36 місяців) з лихоманкою >39 °C (102,2 °F) і лейкоцитозом (≥20 000 лейкоцитів [WBC]/мікрол) і дітей старшого віку (<10 років) з лихоманкою >38 ° C (100,4°F), кашель і лейкоцитоз (≥15 000 лейкоцитів/мікрол).
Важливі застереження. Існує ряд застережень, які слід враховувати, приймаючи рішення про те, чи робити рентгенограми та чи впливатимуть рентгенограми на лікування. До них належать:
- Рентгенологічні дані є поганими індикаторами етіологічного діагнозу і повинні використовуватися в поєднанні з іншими клінічними ознаками для прийняття терапевтичних рішень.
- Незважаючи на те, що дані рентгенографії можуть відставати від клінічних, а пацієнти з гіповолемією можуть мати нормальний вигляд рентгенографії грудної клітки до відновлення об’єму, негативна рентгенограма грудної клітки виключає пневмонію у більшості дітей віком ≥3 місяців
- Існують варіації у згоді між спостерігачами та між ними
- На рентгенологічну інтерпретацію може вплинути клінічна інформація, яка надана радіологу
- Отримання амбулаторних рентгенограм грудної клітки не впливає на результат
Види — якщо показані рентгенографія, рекомендовані види залежать від віку дитини. У дітей старше чотирьох років зазвичай отримують фронтально-заднепередній (PA) вертикальний вид грудної клітки, щоб мінімізувати тінь серця. У дітей молодшого віку положення не впливає на розмір серцево-грудної тіні, а передньо-задній (AP) вид лежачи є кращим, оскільки іммобілізація легша та ймовірність кращого вдиху покращується.
Може бути доцільним отримати бічний огляд у тих умовах, де рентгенограми інтерпретують нерадіологи. Проте Педіатричне інфекційне товариство та Американське товариство інфекційних захворювань пропонують ПА та бокові проєкції для всіх дітей, госпіталізованих для лікування
Для виявлення плеврального випоту може знадобитися бічна рентгенограма пролежнів (ураженою стороною вниз).
Інші методи візуалізації. Комп’ютерна томографія високої роздільної здатності та ультразвукове дослідження доступні для пацієнтів, які потребують детальнішої візуалізації або уточнення рентгенологічних знахідок. Хоча повідомлялося про потенційну корисність ультрасонографії легенів біля ліжка для виявлення консолідації легенів у педіатричних відділеннях невідкладної допомоги та стаціонарах, небагато досліджень оцінювали вплив на результати та лікування.
Етіологічні підказки — деякі рентгенологічні ознаки, які частіше пов’язані з бактеріальною, атиповою бактеріальною або вірусною етіологією, перераховані нижче. Однак ніхто не може достовірно відрізнити бактеріальну, атипову бактеріальну та вірусну пневмонію.
Сегментарна консолідація досить специфічна для бактеріальної пневмонії, але не має чутливості. Рентгенологічні ознаки сегментарної консолідації не завжди легко відрізнити від сегментарного колапсу (ателектазу), який виявляється приблизно у 25 відсотків дітей з бронхіолітом.
У клінічній практиці заведено вважати, що альвеолярні інфільтрати викликані бактеріями, а двосторонні дифузні інтерстиціальні інфільтрати — атиповими бактеріальними або вірусними інфекціями. Лобарний інфільтрат досить специфічний для бактеріальної пневмонії, але не має чутливості.
- Легенева консолідація у маленьких дітей іноді виглядає сферичною (тобто «кругла пневмонія»). Округлі пневмонії, як правило, розміром >3 см, поодинокі та розташовані ззаду. Найбільш поширеною бактеріальною етіологією округлої пневмонії є S. pneumoniae ; додаткові бактеріальні причини включають інші стрептококи, Haemophilus influenzae, S. aureus і M. pneumoniae.
- Пневматоцеле, кавітації, великі плевральні випоти і некротичні процеси свідчать про бактеріальну етіологію.
- M. pneumoniae та віруси, швидше за все, дифузно поширюються вздовж гілок бронхіального дерева, що призводить до бронхопневмонічної картини. Проте в серії з 393 дітей, госпіталізованих із пневмонією, викликаною M. pneumoniae, 37 відсотків мали лобарну або сегментарну консолідацію. S. pneumoniae іноді асоціюється з бронхопневмонією у дітей.
- У маленьких немовлят гіперінфляція з інтерстиціальним процесом характерна для афебрильної пневмонії дитинства, яка зазвичай викликається C. trachomatis.
- Виражена аденопатія середостіння/грудної залози свідчить про мікобактеріальну або грибкову етіологію.
ЛАБОРАТОРНА ОЦІНКА
Лабораторне обстеження дитини з НП залежить від клінічного сценарію, включаючи вік дитини, тяжкість захворювання, ускладнення та чи потребує дитина госпіталізації.
Маленькі немовлята, у яких є підозра на пневмонію, особливо ті з лихоманкою та токсичними проявами, потребують повного обстеження на наявність сепсису та інших серйозних бактеріальних інфекцій.
Розгорнутий аналіз крові. Дітям із легкою інфекцією нижніх дихальних шляхів (ІНДШ), яких лікуватимуть амбулаторно, зазвичай не потрібно проводити аналіз крові, якщо тільки аналіз крові не допоможе визначити потребу в антибіотикотерапії. У немовлят і дітей, які потребують госпіталізації, слід отримати КВС. Певні дані загального аналізу крові, описані нижче, більш характерні для бактеріальної, атипової бактеріальної або вірусної пневмонії. Однак результати збігаються і не можуть достовірно розрізнити етіологічні агенти.
- Кількість лейкоцитів (WBC) <15 000/мкл свідчить про небактеріальну етіологію, за винятком тяжкохворого пацієнта, який також може мати нейтропенію та переважання незрілих клітин.
- Кількість лейкоцитів >15 000/мікл свідчить про гнійно-бактеріальне захворювання. Проте діти з M. pneumoniae, грипом або аденовірусною пневмонією також можуть мати кількість лейкоцитів >15 000/мікрол.
- Периферична еозинофілія може спостерігатися у немовлят з афебрильною пневмонією дитинства, яка зазвичай спричинена C. trachomatis.
Реактиви гострої фази – Реактиви гострої фази, такі як швидкість осідання еритроцитів (ШОЕ), С-реактивний білок (СРБ) і прокальцитонін сироватки (ПКТ), не потрібно регулярно вимірювати у повністю імунізованих дітей з CAP, керованим як амбулаторних пацієнтів. Однак для тих, хто має більш серйозне захворювання, яке потребує госпіталізації, вимірювання реагентів гострої фази може надати корисну інформацію для допомоги в клінічному лікуванні.
Реагенти гострої фази не повинні використовуватися як єдиний визначальний фактор для розрізнення вірусної та бактеріальної етіології ВП, але вони можуть бути корисними для спостереження за перебігом захворювання, відповіддю на терапію та визначення моменту припинення терапії.
Вимірювання сироваткового CRP або PCT може бути корисним для оцінки ризику бактеріальної, атипової бактеріальної та вірусної пневмонії. У мета-аналізі обсерваційних досліджень у дітей CRP і PCT були кращими, ніж кількість WBC, у диференціації бактеріальної пневмонії від вірусної, але з чутливістю приблизно 70 відсотків і специфічністю приблизно 65 відсотків, вони недостатньо точні, щоб використовувати їх окремо. У багатоцентровому популяційному дослідженні за участю 532 дітей із рентгенологічно підтвердженим ВП, хоча було виявлено перекриття значень PCT між бактеріальною та вірусною етіологією, жодна дитина з PCT <0,1 нг/мл не мала типової бактеріальної пневмонії, що свідчить про те, що низький рівень PCT може бути корисним. у виявленні дітей з НП, які мають низький ризик бактеріальної пневмонії.
Рівень електролітів у сироватці крові. Вимірювання електролітів у сироватці крові може бути корисним для оцінки ступеня зневоднення у дітей з обмеженим споживанням рідини та наявності гіпонатріємії (оскільки гіпонатріємія часто супроводжує ПП).
ДІАГНОСТИКА
Клінічний діагноз
Діагноз пневмонії слід розглядати у немовлят і дітей із респіраторними скаргами, зокрема кашлем, тахіпное, ретракцією та аномальним дослідженням легень
Діагноз пневмонія може бути поставлений клінічно у дітей з лихоманкою та анамнезом або фізикальним доказом інфекційного процесу з симптомами або ознаками респіраторного дистресу. У дітей з легкою пневмонією рентгенограми не потрібні. Тахіпное, розширення носа, бурчання, втягування та гіпоксія збільшують ймовірність пневмонії. Відсутність тахіпное допомагає виключити пневмонію; відсутність інших ознак — ні.
У країнах з обмеженими ресурсами, де є висока поширеність пневмонії, один позитивний респіраторний симптом підвищує ймовірність пневмонії. Всесвітня організація охорони здоров’я використовує тахіпное (>60 вдихів/хв у немовлят <2 місяців; >50 вдихів/хв у немовлят від 2 до 12 місяців; >40 вдихів/хв у дітей від 1 до 5 років і >20 вдихів/хв у дітей ≥5 років) як єдиний критерій для визначення пневмонії у дітей з кашлем або утрудненим диханням. У розвинутих країнах із меншою поширеністю пневмонії для підвищення вірогідності пневмонії необхідні численні респіраторні ознаки (наприклад, гіпоксія, бурчання, розширення носа, втягування).
Рентгенографічне підтвердження — інфільтрат на рентгенограмі грудної клітки підтверджує діагноз пневмонії у дітей із сумісними клінічними ознаками, хоча рентгенограми грудної клітки слід інтерпретувати з обережністю у дітей з астмою та коморбідною вірусною інфекцією.
Дітям, які потребують госпіталізації, дітям з невизначеним діагнозом, а також із важкою, ускладненою або рецидивуючою пневмонією слід робити рентгенографію.
Рентгенологічне підтвердження не є необхідним у дітей з легкою неускладненою інфекцією нижніх дихальних шляхів, які будуть лікуватися амбулаторно.
Рентгенологічні дані не дозволяють достовірно відрізнити бактеріальну, атипову бактеріальну та вірусну етіологію пневмонії. Для прийняття терапевтичних рішень слід використовувати радіографічні дані в поєднанні з клінічними та мікробіологічними даними.
Етіологічний діагноз
Показання для мікробіологічного тестування. Хоча етіологічний агент визначається характеристиками організму, клінічною картиною, епідеміологічними міркуваннями та результатами неспецифічних лабораторних тестів і рентгенологічних картин грудної клітки, ані клінічні, ані рентгенологічні ознаки не дозволяють достовірно розрізнити бактеріальну, атипову бактеріальну і вірусну пневмонію. Точна та швидка діагностика відповідального збудника може бути корисною для прийняття рішень щодо лікування або когортування немовлят і дітей, які госпіталізовані з ПП.
По можливості слід встановити мікробіологічний діагноз дітям:
- При тяжкому перебігу захворювання.
- З можливими ускладненнями.
- Які потребують госпіталізації.
- У кого підозрюється незвичайний збудник, особливо якщо він вимагає лікування, яке відрізняється від стандартних емпіричних схем (наприклад, S. aureus, включаючи метицилін-резистентні штами, Mycobacterium tuberculosis).
- Які не реагують на початкову терапію.
Мікробіологічний діагноз також повинен бути встановлений, якщо є спалах у громаді.
Дітей з легким перебігом захворювання, які лікуються амбулаторно, зазвичай можна лікувати емпірично, виходячи з віку та інших епідеміологічних особливостей, без встановлення мікробіологічної етіології.
Підхід до мікробіологічного тестування — Мікробіологічний діагноз можна встановити за допомогою посіву або експрес-діагностики (імуноферментний аналіз [EIA], імунофлюоресценція або полімеразна ланцюгова реакція [ПЛР]).
Серед дітей, госпіталізованих з ПП, ми зазвичай отримуємо:
- Посів крові, особливо у дітей з ускладненнями
- Забарвлення мокротиння за Грамом і посів мокротиння у дітей, які здатні виділяти мокротиння
- Плевральна рідина забарвлюється за Грамом і посів у дітей з більш ніж мінімальним плевральним випотом
- Швидкі діагностичні тести (наприклад, аналізи на основі ПЛР)
Наш підхід до мікробіологічного тестування загалом узгоджується з рекомендаціями щодо клінічної практики Товариства дитячих інфекційних хвороб і Товариства інфекційних захворювань Америки.
Культури
Посів крові – ми пропонуємо проводити посів крові дітям із ПП, які потребують госпіталізації, особливо тим, у кого є ускладнення.
Посів мокротиння – ми пропонуємо взяти зразки мокротиння для фарбування за Грамом і посіву у дітей, які потребують госпіталізації, якщо вони здатні виділяти мокротиння. Діти до п'яти років зазвичай ковтають мокроту, тому вона рідко доступна для дослідження.
Посів плевральної рідини – Діагностичний (і, можливо, терапевтичний) торакоцентез зазвичай є виправданим для дітей із плевральним випотом, який перевищує мінімальний. Зразки для посіву плевральної рідини в ідеалі слід отримати перед введенням антибіотиків. Пацієнтам, які отримували пероральні антибіотики до виявлення плеврального випоту, може знадобитися молекулярне тестування для виявлення S. pneumoniae, S. pyogenes і S. aureus за допомогою методів ПЛР (за наявності).
Назофарингеальний посів – ми не беремо назофарингеальний (NP) посів для етіологічної діагностики у дітей з пневмонією. Бактеріальні організми, що викликають пневмонію, також можуть бути нормальною флорою верхніх дихальних шляхів. Незважаючи на те, що результати посіву NP на віруси та атипові бактерії можуть бути корисними, вони можуть бути доступними невдовзі, щоб допомогти прийняти рішення щодо лікування.
● Швидкі діагностичні тести — Швидкі діагностичні тести включають молекулярні тести, які використовують методи ПЛР (включаючи мультиплексні панелі ПЛР) та імунофлуоресценцію. Вони можуть бути виконані на зразках з НП, плевральної рідини або зіву (для M. pneumoniae).
Серологія. Ми не пропонуємо звичайне серологічне тестування на специфічні патогени (наприклад, S. pneumoniae, M. pneumoniae, C. pneumoniae), оскільки результати зазвичай не впливають на лікування. Серологічна діагностика вірусних збудників непрактична, оскільки необхідні зразки гострого та одужаючого. S. pneumoniae має занадто багато потенційно інфікуючих серотипів, щоб визначення антитіл було практичним. Тест на антитіла до імуноглобуліну (Ig)M на M. pneumoniae може дати хибнопозитивні результати. Серологічні тести на Chlamydia spp недоступні.
Хоча більшість дітей старшого віку з атиповою пневмонією можна лікувати емпірично від M. pneumoniae, ПЛР-тестування може бути корисним для оцінки молодшої дитини. ПЛР також може бути корисним у встановленні діагнозу M. pneumoniae у пацієнтів із позалегеневими проявами, зокрема проявами центральної нервової системи
Інші тести. Інші тести, які можуть бути корисними для встановлення менш поширеної мікробіологічної етіології ВП у дітей з відповідними клінічними показаннями, включають:
- Туберкуліновий шкірний тест і аналіз вивільнення гамма-інтерферону, якщо розглядається туберкульоз легенів (наприклад, контакт з особою з активним туберкульозом, народження за кордоном, наявність опікуна, який народився за кордоном, історія закордонних поїздок, контакт з іноземними мандрівниками) ;
- Дослідження антигену сечі на легіонельоз серогрупи 1
- Визначення антигенів і антитіл у сироватці крові та сечі (зв’язування комплементу, імунодифузія та EIA IgM/IgG) на гістоплазмоз (вплив пташиного посліду або гуано кажанів в ендемічній зоні)
- Дослідження антигену сечі на S. pneumoniae у дітей не слід проводити через хибнопозитивні реакції, деякі з яких можуть просто вказувати на колонізацію S. pneumoniae
Додавання секвенування безклітинної плазми та аналізу транскрипційного профілю до діагностичних можливостей очікує результатів подальших досліджень у дітей з НП та більшої доступності. Ці лабораторні підходи можуть виявитися найбільш корисними для хворих з ослабленим імунітетом із ВП, для яких ризики інвазивних процедур можуть переважати над перевагами.
Інвазивні дослідження. Інвазивні процедури можуть бути необхідними для отримання зразків нижніх дихальних шляхів для посіву та інших досліджень у дітей, у яких необхідний етіологічний діагноз, який не був встановлений іншими способами. Ці процедури, як правило, призначені для тяжкохворих пацієнтів, стан яких погіршується, незважаючи на емпіричну терапію, або осіб із серйозними супутніми захворюваннями (наприклад, порушення імунітету). Вони включають:
Бронхоскопія з бронхоальвеолярним лаважам (BAL) – для зразків, отриманих за допомогою бронхоскопії, пропонуються методи кількісного посіву, щоб відрізнити справжню інфекцію від контамінації верхніх дихальних шляхів.
Черезшкірна голкова аспірація ураженої легеневої тканини під контролем УЗД або комп’ютерної томографії – мікробіологічні зразки можуть бути отримані за допомогою ультразвукового дослідження або комп’ютерної томографії під контролем голкової аспірації. Перевага надається УЗД через відсутність радіаційного опромінення. У обсерваційному дослідженні збудник був ідентифікований у 20 із 34 дітей, які пройшли пункцію. У шести пацієнтів розвинувся пневмоторакс, який пройшов протягом двох-трьох днів без втручання.
Біопсія легенів за допомогою торакоскопії або торакотомії – Зразки, отримані за допомогою біопсії легенів, часто дають діагностичну інформацію у дітей, які мали недіагностичну БАЛ.
Критичні мікроби — Деякі мікроби критично важливі для виявлення, оскільки вони потребують лікування, яке відрізняється від стандартних емпіричних схем, або мають наслідки для громадського здоров’я. Діагностичне дослідження цих збудників обговорюється окремо.
- Грип А і В.
- SARS-CoV-2.
- Метицилін-резистентний S. aureus, пов’язаний з громадою.
- Кір.
- Вітряна віспа.
- Аденовірус.
- M. tuberculosis.
- Грибкова етіологія (Coccidioides immitis, Blastomyces dermatitidis, Histoplasma capsulatum).
- Вид Legionella.
- Пташиний грип.
- Хантавірус.
- Агенти біотероризму.
РЕЗЮМЕ ТА РЕКОМЕНДАЦІЇ
Клінічні прояви – ознаки та симптоми позалікарняної пневмонії (ПП) є неспецифічними; жоден симптом або ознака не є патогномонічним для пневмонії у дітей. Поєднання лихоманки та кашлю вказує на пневмонію, але прояви можуть бути ледь помітними або оманливими (наприклад, біль у животі або ригідність потилиці).
Клінічна оцінка
- Анамнез повинен бути зосереджений на ознаках, які можуть допомогти визначити клінічний синдром (наприклад, пневмонія, бронхіоліт) і звузити перелік потенційних збудників
- Результати фізикального обстеження, які корелювали з рентгенологічною пневмонією, включають тахіпное, посилене дихання (втягнення, розширення носа, бурчання, використання допоміжних м’язів), гіпоксемію та додаткові легеневі шуми. Комбінація результатів (наприклад, гарячка, кашель, тахіпное) є більш прогностичною, ніж окремі результати. Відсутність тахіпное корисна для виключення пневмонії.
- Анамнез та фізикальне обстеження використовуються для визначення тяжкості захворювання, що частково визначає необхідність рентгенологічного та лабораторного обстеження.
Рентгенологічне обстеження – рентгенограми не потрібні дітям з пневмонією, які достатньо здорові, щоб лікуватися амбулаторно. Ми пропонуємо зробити рентгенографію грудної клітки за такими показаннями:
- Тяжке захворювання
- Підтвердження діагнозу, коли клінічні дані непереконливі
- Виключення альтернативних пояснень респіраторного дистресу
- Повторна пневмонія в анамнезі
- Оцінка на наявність ускладнень
- Виключення прихованої пневмонії у маленьких дітей (від 3 до 36 місяців) з лихоманкою >39°C (102,2°F), лейкоцитозом (кількість лейкоцитів >20 000/мікл) і відсутністю очевидного вогнища інфекції (див. «Рентгенологічне обстеження» вище)
Лабораторне обстеження – звичайне лабораторне обстеження не є необхідним для дітей з легкою неускладненою інфекцією нижніх дихальних шляхів, які будуть лікуватися амбулаторно, якщо результати не допоможуть вирішити, чи потрібна антимікробна терапія. Загальний аналіз крові з реагентами диференційної та гострої фази може надати докази бактеріальної або вірусної пневмонії, але не повинен використовуватися як єдиний критерій для визначення необхідності антимікробної терапії.
Клінічний діагноз. Діагноз пневмонії слід розглядати у немовлят і дітей із респіраторними скаргами, зокрема кашлем, тахіпное, ретракцією та патологічним дослідженням легень. Клінічно це можна зробити у дітей з лихоманкою та клінічними ознаками інфекційного процесу з порушенням дихання.
Етіологічний діагноз. Ні клінічні, ні лабораторні, ні рентгенографічні ознаки не дозволяють надійно розрізнити бактеріальну, атипову бактеріальну та вірусну пневмонію.
Спроби встановити етіологічний діагноз слід робити у дітей з важким захворюванням або потенційними ускладненнями, дітей, які потребують госпіталізації, дітей, у яких є підозра на незвичайний патоген, і дітей, які не відповідають на початкову терапію. Спроби встановити етіологічний діагноз також повинні бути зроблені, якщо є спалах у суспільстві.
Серед дітей, які госпіталізовані з НП, ми, як правило, проводимо посів крові та швидкі діагностичні тести (наприклад, аналізи на основі полімеразної ланцюгової реакції, імунофлюоресценція).
Ми отримуємо мокротиння для фарбування за Грамом і посіву у дітей, які здатні виділяти мокротиння та плевральну рідину для фарбування за Грамом, посіву та інших мікробіологічних тестів у дітей з більш ніж мінімальним плевральним випотом. Інші зразки для мікробіологічного тестування слід отримати, як зазначено в клінічному сценарії.
ДЖЕРЕЛО: https://www.uptodate.com
Клінічна настанова: Пневмонія у дітей. Лікування. Частина 3
Щоб дати відповіді на запитання до цього матеріалу та отримати бали,
будь ласка, зареєструйтеся або увійдіть як користувач.
Реєстрація
Вхід
Матеріали з розділу

Назальна вакцина на основі антибіотик-ін ...

Лайфхаки для лікарів від професора Д. Іван ...

Експеримент досліджує вплив нейронних, епі ...
У Міссісіпі частота випадків реєстрації на ...

Біомаркер, що передбачає майбутнє серця
Безоары желудка у детей


