Оцінка та лікування першого нападу судом у дорослих
Дата публікації: 26.03.2023
Автори: Відкриті джерела , Редакція платформи «Аксемедін»
Ключові слова: епілепсія, судоми, менеджмент, напад, оцінка

Судоми є поширеним явищем, з яким стикаються приблизно 8-10% населення протягом життя. Судоми становлять 1-2% всіх звернень у відділення невідкладної допомоги, і приблизно чверть з них є першими нападами.
Першочерговою метою оцінки першого нападу у пацієнта є визначення того, чи є напад наслідком системного процесу, що піддається лікуванню, чи вродженої дисфункції центральної нервової системи, і, якщо це останнє, то характер основної патології мозку. Ця оцінка визначить ймовірність того, що у пацієнта виникнуть додаткові напади, допоможе у прийнятті рішення про початок протисудомної медикаментозної терапії, а також спрямує відповідне лікування на основну причину, якщо вона відома.
Судомний напад — це раптова зміна поведінки, спричинена електричною гіперсинхронізацією нейронних мереж у корі головного мозку.
Гострий симптоматичний напад належить до нападу, який виникає під час системного ураження або в тісному часовому зв'язку з задокументованим ураженням мозку. До таких порушень належать метаболічні розлади, синдром відміни від наркотиків або алкоголю, а також гострі неврологічні розлади, такі як інсульт, енцефаліт або гостра черепно-мозкова травма.
Часовий проміжок, протягом якого напад можна вважати гострим симптоматичним, чітко не визначений і може варіюватися. Одна з рекомендацій консенсусної групи експертів пропонує наступні діапазони:
- протягом одного тижня після інсульту, черепно-мозкової травми, аноксичної енцефалопатії або внутрішньочерепного хірургічного втручання;
- при першому виявленні субдуральної гематоми;
- під час гострого періоду інфекцій центральної нервової системи;
- протягом 24 годин після тяжких метаболічних порушень.
У популяційних дослідженнях гострі симптоматичні напади становлять від 25 до 30 відсотків від усіх перших судомних нападів.
Гострі симптоматичні напади можуть повторюватися протягом захворювання, але загалом несуть низький ризик розвитку епілепсії в майбутньому порівняно з неспровокованими нападами. Однак, у деяких пацієнтів розвиваються віддалені симптоматичні напади або епілепсія, пов'язана з попереднім інсультом, крововиливом або черепно-мозковою травмою.
Неспровокований напад — це напад невідомої етіології, а також напад, який виникає у зв'язку з попереднім ураженням мозку або прогресуючим розладом нервової системи. Неспровоковані напади, які, як встановлено, пов'язані з основним ураженням або розладом мозку, також називають віддаленими симптоматичними нападами. Вони несуть вищий ризик розвитку епілепсії в майбутньому порівняно з гострими симптоматичними нападами.
Епілепсія — визначається за наявності будь-якої з наступних ознак:
- Щонайменше два неспровоковані напади, що відбуваються з інтервалом понад 24 годин.
- Один неспровокований напад та ймовірність подальших нападів, подібна до загального ризику рецидиву після двох неспровокованих нападів (наприклад, ≥60%) протягом наступних 10 років. Це може бути пов'язано з віддаленими структурними ураженнями, такими як інсульт, інфекція центральної нервової системи або певні види черепно-мозкових травм.
- Діагностований епілептичний синдром.
Другий критерій був доданий робочою групою Міжнародної ліги боротьби з епілепсією (ILAE) у 2014 році і підкреслює важливість нейровізуалізації та електроенцефалографії (ЕЕГ) в оцінці пацієнтів з першим нападом, оскільки деякі з цих пацієнтів можуть відповідати критеріям епілепсії під час першого нападу.

Причини нападів
Причини нападів та епілепсії численні і залежать як від часу виникнення нападу (наприклад, гострий симптоматичний чи неспровокований), так і від типу нападу (наприклад, фокальний чи генералізований напад). Порівняно з дітьми та молодими людьми, у людей похилого віку з першим нападами частіше вдається виявити причину нападу за допомогою первинної оцінки та нейровізуалізації.
Гострі симптоматичні напади — практично будь-яка гостра травма мозку може викликати напад. У дорослих найпоширенішими причинами є:
- Гострий ішемічний або геморагічний інсульт, особливо лобарний крововилив).
- Субдуральна гематома.
- Субарахноїдальний крововилив.
- Тромбоз вен головного мозку.
- Черепномозкова травма.
- Еклампсія.
- Синдром задньої оборотної енцефалопатії (PRES).
- Гіпоксичноішемічне ушкодження.
- Абсцес головного мозку.
- Менінгіт або енцефаліт.
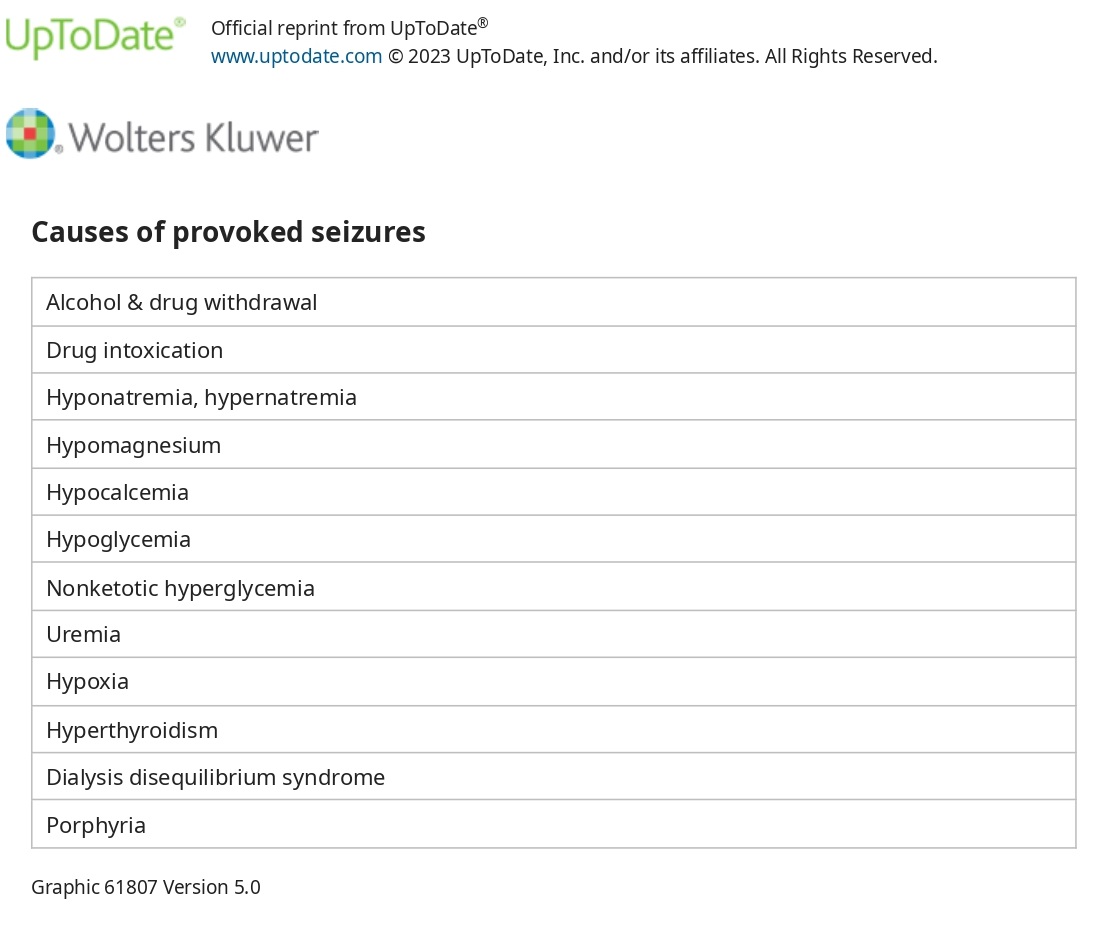
Гострі симптоматичні судоми також можуть бути спричинені гострим захворюванням, порушенням метаболізму, прийомом або відміною речовин та впливом ліків. Вважається, що ризик виникнення судом у цьому випадку пропорційний швидкості їх виникнення, а не тяжкості метаболічних порушень, що лежать в основі. Ці стани включають:
Гіпоглікемія — гіпоглікемічні напади найчастіше зустрічаються у пацієнтів з діабетом, які приймають надмірну кількість інсуліну або пероральні цукрознижувальні препарати; пухлини острівцевих клітин зустрічаються набагато рідше, але напади можуть бути початковим проявом. Продромальними симптомами гіпоглікемічних нападів є діафорез, тахікардія, тривога та сплутаність свідомості.
Гіперглікемія — некетозна гіперглікемія найчастіше виникає у діабетиків старшого віку і може викликати фокальні моторні напади.
Гіпонатріємія — різке падіння концентрації натрію в сироватці крові може спровокувати генералізовані тоніко-клонічні судоми, зазвичай у поєднанні з продромом сплутаності свідомості та пригніченим рівнем свідомості. Ці судоми пов'язані з високим ризиком летального наслідку і потребують невідкладного лікування. Слід бути обережними, щоб уникнути надто швидкої корекції тяжкої гіпонатріємії.
Гіпокальціємія - Гіпокальціємія є рідкісною причиною судом і найчастіше виникає у новонароджених. У дорослих гіпокальціємія може виникати після операцій на щитовидній або паращитовидній залозі або у зв'язку з нирковою недостатністю, гіпопаратиреозом або панкреатитом. Типовими продромальними симптомами та ознаками є зміни психічного стану та тетанія.
Гіпомагніємія — рівень магнію нижче 0,8 мекв/л може призвести до дратівливості, збудження, сплутаності свідомості, міоклонусу, тетанії та судом і може супроводжуватися гіпокальціємією.
Уремія — ниркова недостатність та уремія часто асоціюються з судомами, особливо міоклонічними. Генералізовані тоніко-клонічні судоми виникають приблизно у 10 відсотків пацієнтів з хронічною нирковою недостатністю, зазвичай на пізніх стадіях захворювання. Судоми також можуть виникати у пацієнтів, які перебувають на діалізі, як частина синдрому діалізного дисбалансу; супутніми симптомами є головний біль, нудота, м'язові судоми, дратівливість, сплутаність свідомості та пригнічений рівень свідомості.
Гіпертиреоз — гіпертиреоз може спричиняти напади та посилювати напади у пацієнтів з епілепсією.
Порушення метаболізму порфіринів — Гостра інтермітуюча порфірія (ГІП) виникає внаслідок часткового дефіциту порфобіліногендезамінази, що призводить до надлишку дельта-амінолевулінової кислоти і порфобіліногену в сечі. Судоми виникають приблизно у 15 відсотках нападів АІП і зазвичай є генералізованими тоніко-клонічними нападами, хоча можуть виникати та фокальні напади. Інші симптоми ГІП включають біль у животі та поведінкові зміни.
Абстинентний синдром — синдром відміни лікарських засобів, особливо алкоголю та бензодіазепінів, пов'язаний з нападами. Судоми при алкогольній абстиненції зазвичай виникають протягом 7-48 годин після останнього вживання алкоголю.
Наркотична інтоксикація, отруєння та передозування — кокаїн, амфетаміни та інші заборонені речовини можуть викликати судоми після гострої інтоксикації. Ліки, які можуть знизити судомний поріг або викликати судоми при передозуванні, наведені в таблиці.
Диференціальна діагностика
Судомний напад — це насамперед клінічний діагноз, і точний діагноз вимагає диференціації судомного нападу від інших поширених клінічних явищ, які можуть імітувати судомний напад.
У дорослих першочерговими станами, які слід враховувати у пацієнтів з транзиторними або пароксизмальними неврологічними явищами, є:
- Непритомність.
- Транзиторна ішемічна атака (особливо у людей похилого віку).
- Мігрень.
- Панічна атака та тривога.
- Психогенний неепілептичний напад.
- Транзиторна глобальна амнезія (рідко зустрічається у віці до 50 років).
- Нарколепсія з катаплексією.
- Пароксизмальні рухові розлади.
Події, що відбуваються під час сну або в перехідні періоди між сном і неспанням, мають здебільшого окрему диференціальну діагностику, яка включає різноманітні швидкі рухи очей (ШРО) і нешвидкісні парасомнії (наприклад, порушення поведінки уві сні, лунатизм, сплутані збудження), а також ізольовані паралічі уві сні та психіатричні події.

Лікування
Раннє лікування після нападу
Більшість нападів минають спонтанно протягом двох хвилин, і швидке введення бензодіазепіну або протисудомних препаратів не потрібне. Тим не менш, для пацієнтів з гострими нападами внутрішньовенний доступ зазвичай забезпечується парамедиками або у відділенні невідкладної допомоги, щоб можна було ввести парентерально ліки, якщо напад є більш тривалим або рецидивуючим.
У пацієнтів з гострими симптоматичними нападами слід швидко виявити та лікувати будь-які метаболічні порушення або інфекційну етіологію, що лежать в основі цих нападів. Гіпоглікемію слід лікувати внутрішньовенним введенням тіаміну та декстрози. Як зазначено вище, слід уникати надто швидкої корекції тяжкої, хронічної гіпонатріємії.
Напади, які тривають довше 5-10 хвилин, або серійні клінічні напади без періодичного повернення до вихідного рівня свідомості відповідають визначенню епілептичного статусу. Оцінка та лікування епілептичного статусу (алгоритм 1) обговорюються окремо.
Коли розпочинати протисудомну терапію
Рішення про те, чи розпочинати протисудомну терапію одразу після першого нападу, залежить від багатьох факторів, включаючи ймовірність того, що подія була нападом, підозрювану або підтверджену причину нападу на основі первинної оцінки, стабільність стану пацієнта та оціночний ризик повторного нападу.
Критично хворим пацієнтам з гострими симптоматичними нападами зазвичай призначають протисудомні препарати, які можна вводити внутрішньовенно для досягнення швидких рівнів у плазмі крові, з метою запобігання повторним нападам і подальшій дестабілізації стану, поки лікується основне захворювання. До препаратів, які зазвичай застосовують у таких випадках, належать леветирацетам, фосфенітоїн/фенітоїн та вальпроєва кислота.
Аналогічно, пацієнти з нападами, спровокованими метаболічними порушеннями, як правило, не належать до групи ризику розвитку епілепсії в майбутньому, але вони можуть бути схильні до ризику рецидиву нападів у гострому періоді, якщо основне порушення є тяжким або тривалим, що виправдовує короткотермінову протиепілептичну медикаментозну терапію. Це було проілюстровано в ретроспективному дослідженні 218 пацієнтів з епілептичними нападами, госпіталізованих у стаціонар, яке включало 43 пацієнти, чиї напади були спровоковані основним метаболічним порушенням; з цих пацієнтів 21 (49%) мали напади протягом декількох днів під час індексної госпіталізації.
Рішення про початок терапії протисудомними препаратами є більш складним у пацієнтів з першим неспровокованим нападом, який повернувся до вихідного рівня. У відділенні невідкладної допомоги рішення про початок прийому протисудомних препаратів слід приймати після консультації з неврологом. Приблизно третина пацієнтів матиме повторний напад протягом п'яти років [60-62], причому ризик підвищується у 2-2,5 рази у зв'язку з будь-яким із наведених нижче факторів:
- Епілептиформні порушення на міжприступній електроенцефалограмі (ЕЕГ).
- Віддалена симптоматична причина, виявлена в анамнезі або при нейровізуалізації (наприклад, пухлина головного мозку, порок розвитку головного мозку, перенесена інфекція центральної нервової системи).
- Аномальне неврологічне обстеження, включаючи вогнищеві знахідки та інтелектуальну недостатність.
- Перший напад, що стався під час сну.
У пацієнтів з будь-яким з цих факторів ризику ризик повторного нападу наближається або перевищує 60% протягом наступних 10 років, що відповідає критеріям епілепсії згідно з чинним визначенням Міжнародної ліги боротьби з епілепсією (ILAE). Більшості з цих пацієнтів пропонується розпочати медикаментозну терапію протиепілептичними препаратами або під час первинної оцінки у відділенні невідкладної допомоги, або під час консультації з неврологом якомога швидше після нападу судом. Вибір препарату та багато інших аспектів початкового лікування епілепсії у дорослих розглядаються окремо.
У пацієнтів без жодного з цих факторів ризику рішення слід приймати індивідуально, зважуючи ризик рецидиву нападу проти побічних ефектів протиепілептичних препаратів та враховуючи побажання пацієнта. У багатьох випадках терапію антиконвульсантами можна розумно відкласти до виникнення другого неспровокованого нападу.
Показання до госпіталізації
Госпіталізація може знадобитися пацієнтам, у яких перший напад супроводжується тривалим постіктальним станом, неповним одужанням або серйозною травмою, пов'язаною з нападами. Інші показання для госпіталізації включають епілептичний статус, наявність неврологічного або системного захворювання чи травми, які потребують додаткового обстеження та лікування, або питання щодо комплаєнсу.
Більшість пацієнтів з першим неспровокованим нападом, які повернулися до свого клінічного стану і мають нормальні початкові дослідження, можуть бути виписані з відділення невідкладної допомоги з ретельним амбулаторним спостереженням. Ця практика підтримується клінічною політикою Американської колегії лікарів невідкладних станів. Однак рішення повинні бути індивідуальними, і на планування виписки можуть впливати додаткові фактори, включаючи надійність спостереження і доступ до амбулаторного тестування.
Інформування пацієнтів
Нещодавно діагностовані пацієнти з нападами та епілепсією можуть зазнати низки втрат, включаючи втрату незалежності, роботи, страховки, здатності керувати автомобілем та самооцінки. Під час складання плану лікування ці психосоціальні проблеми слід обговорити з пацієнтами, щоб можна було ініціювати відповідні перенаправлення для отримання додаткової допомоги та консультування.
Запобіжні заходи щодо нападів
Пацієнти з першим нападом повинні знати про загальні фактори, що провокують або прискорюють напади, включаючи дефіцит сну, алкоголь, певні ліки, а також інфекції або системні захворювання.
Пацієнтам слід порадити уникати дій без нагляду, які можуть становити небезпеку раптової втрати свідомості, зокрема купання, плавання наодинці, роботи на висоті та керування важкими механізмами. Ванна є найпоширенішим місцем утоплення, спричиненого нападами, тому пацієнтам з епілепсією слід рекомендувати приймати душ замість ванни.
Люди з епілепсією мають підвищений ризик отримання травм, випадкової смерті та утоплення, а також психіатричної супутньої патології, суїцидальної смерті та раптової несподіваної смерті при епілепсії.
Керування автомобілем
У різних країнах існують різні вимоги до водійських прав для пацієнтів з епізодами втрати свідомості, в тому числі внаслідок нападів та епілепсії, а також обов'язки лікарів повідомляти про це державні органи. Більшість, якщо не всі, вимагають принаймні певного періоду утримання від керування автомобілем після нападу або іншої події, пов'язаної з втратою або зміною свідомості.
Перед випискою з відділення невідкладної допомоги пацієнти повинні бути належним чином проконсультованими щодо обмежень на керування автомобілем, а в письмових інструкціях при виписці повинні бути задокументовані будь-які обмеження на керування автомобілем. В одному дослідженні лише 64% пацієнтів, які звернулися до клініки з першим нападом, отримали задокументовані рекомендації щодо керування автомобілем у відділенні невідкладної допомоги .
ДЖЕРЕЛО: https://www.uptodate.com
Щоб дати відповіді на запитання до цього матеріалу та отримати бали,
будь ласка, зареєструйтеся або увійдіть як користувач.
Реєстрація
Вхід
Матеріали з розділу

Аналіз опитування «Моє ставлення до медичн ...

Важкі інфекції можуть підвищувати ризик де ...

Штучний інтелект у нейроінтерфейсах: прори ...
Туннельные мононейропатии: этиопатогенез, ...

Діабет у спеку: недооцінені ризики, які мо ...

Всесвітній день енцефаліту (важливість інф ...

