Визначення, етіологія та оцінка передчасного статевого дозрівання
Дата публікації: 27.07.2023
Автори: Відкриті джерела , Редакція платформи «Аксемедін»
Ключові слова: статеве дозрівання, пубертат, передчасно

ВСТУП
Передчасне статеве дозрівання — це початок статевого дозрівання у віці, який на 2–2,5 стандартного відхилення (SD) раніше популяційних норм. Причини передчасного статевого дозрівання можуть варіюватися від варіанту нормального розвитку (наприклад, ізольоване передчасне адренархе або ізольоване передчасне телархе) до патологічних станів із значним ризиком захворюваності та навіть смерті (наприклад, злоякісна пухлина зародкових клітин або астроцитома).
Клініцист, який має справу з дитиною з раннім розвитком вторинних статевих ознак, повинен розглянути такі питання:
Чи дитина занадто мала, щоб досягти пубертатної зрілості, про яку йдеться?
– Щоб відповісти на це запитання, клініцист повинен знати нормальний вік для етапів статевого дозрівання та як відрізнити нормальний розвиток від аномального.
Що є причиною раннього розвитку?
– Щоб відповісти на це запитання, клініцист з’ясовує, чи можна віднести розвиток вторинних статевих ознак до впливу андрогенів та/або естрогенів і чи є джерело статевих гормонів центральним опосередкованим через гіпоталамо-гіпофізарно-гонадну вісь, з автономного периферичного походження, або має екзогенну основу.
Чи показана терапія, і якщо так, то яка?
ВИЗНАЧЕННЯ
Передчасне статеве дозрівання традиційно визначається як поява вторинних статевих ознак у віці до восьми років у жінок і дев'яти років у чоловіків. Ці межі вибрано на 2–2,5 стандартного відхилення (SD) нижче середнього віку настання статевого дозрівання. У більшості популяцій досягнення періоду статевого дозрівання наближається до нормального розподілу, із середнім віком настання статевого дозрівання приблизно 10,5 років у жінок і 11,5 років у чоловіків, а SD становить приблизно один рік.
НОРМАЛЬНИЙ ПУБЕРТАТНИЙ РОЗВИТОК
Гіпоталамо-гіпофізарно-гонадна вісь біологічно активна у внутрішньоутробному періоді та короткочасно протягом першого тижня життя. Потім він знову стає активнішим у дитинстві, з піком активності у віці від одного до трьох місяців. Цей стан дає рівні статевих стероїдів, які можна порівняти з тими, що спостерігаються в період раннього та середнього статевого дозрівання, але без периферичних ефектів. У чоловіків концентрація гонадотропіну знижується до препубертатного рівня до 6-9 місяців. У жінок рівень лютеїнізуючого гормону (ЛГ) знижується приблизно в той самий час, що й у чоловіків, але концентрації фолікулостимулюючого гормону (ФСГ) можуть залишатися підвищеними до другого року життя. Цю гіпоталамо-гіпофізарно-гонадну активність у дитинстві часто називають «міні-статевим дозріванням дитинства»; його біологічне значення невідоме.
Неонатальна стадія супроводжується активним пригніченням гіпоталамо-гіпофізарно-гонадної осі до настання статевого дозрівання.
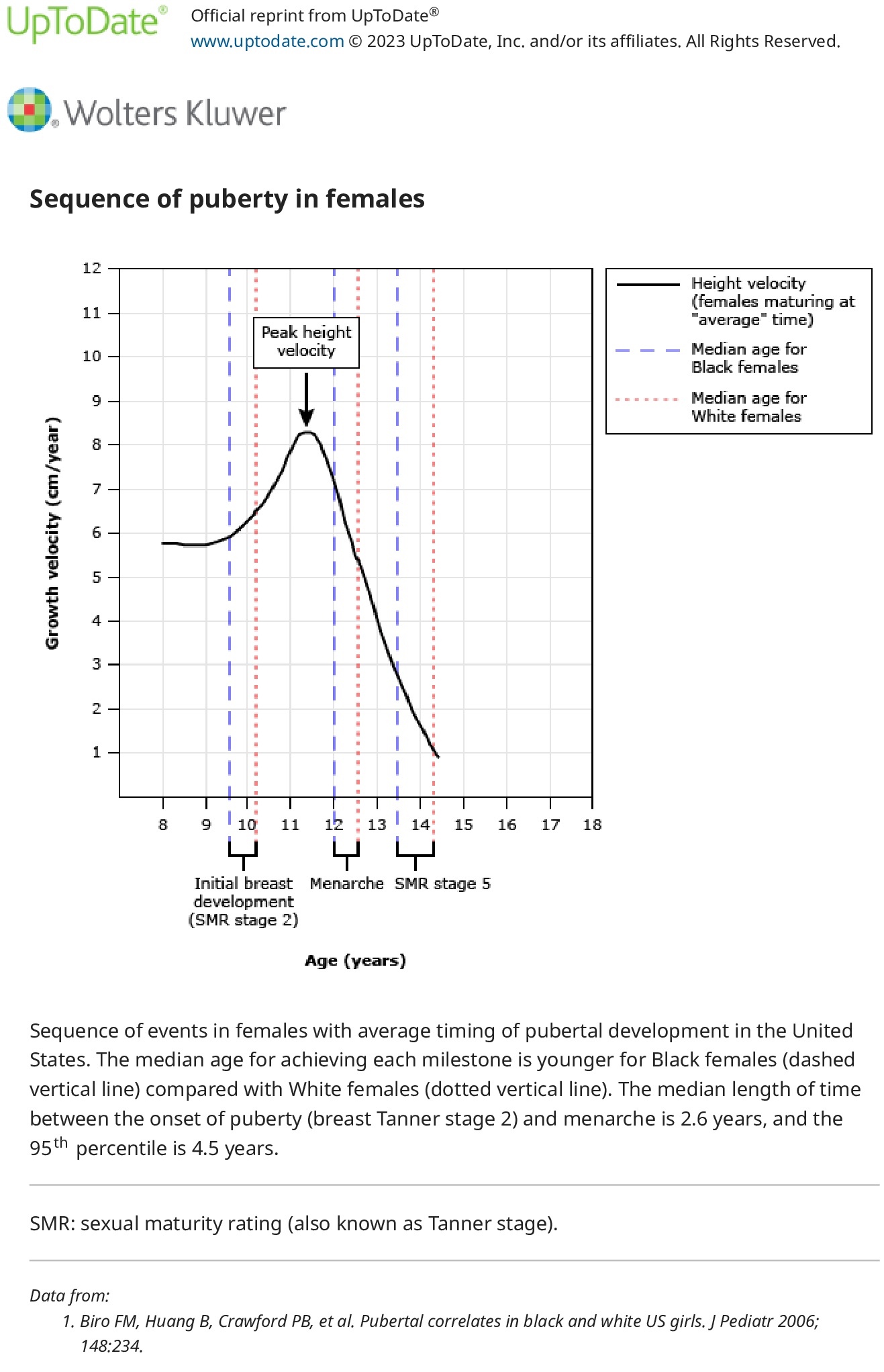
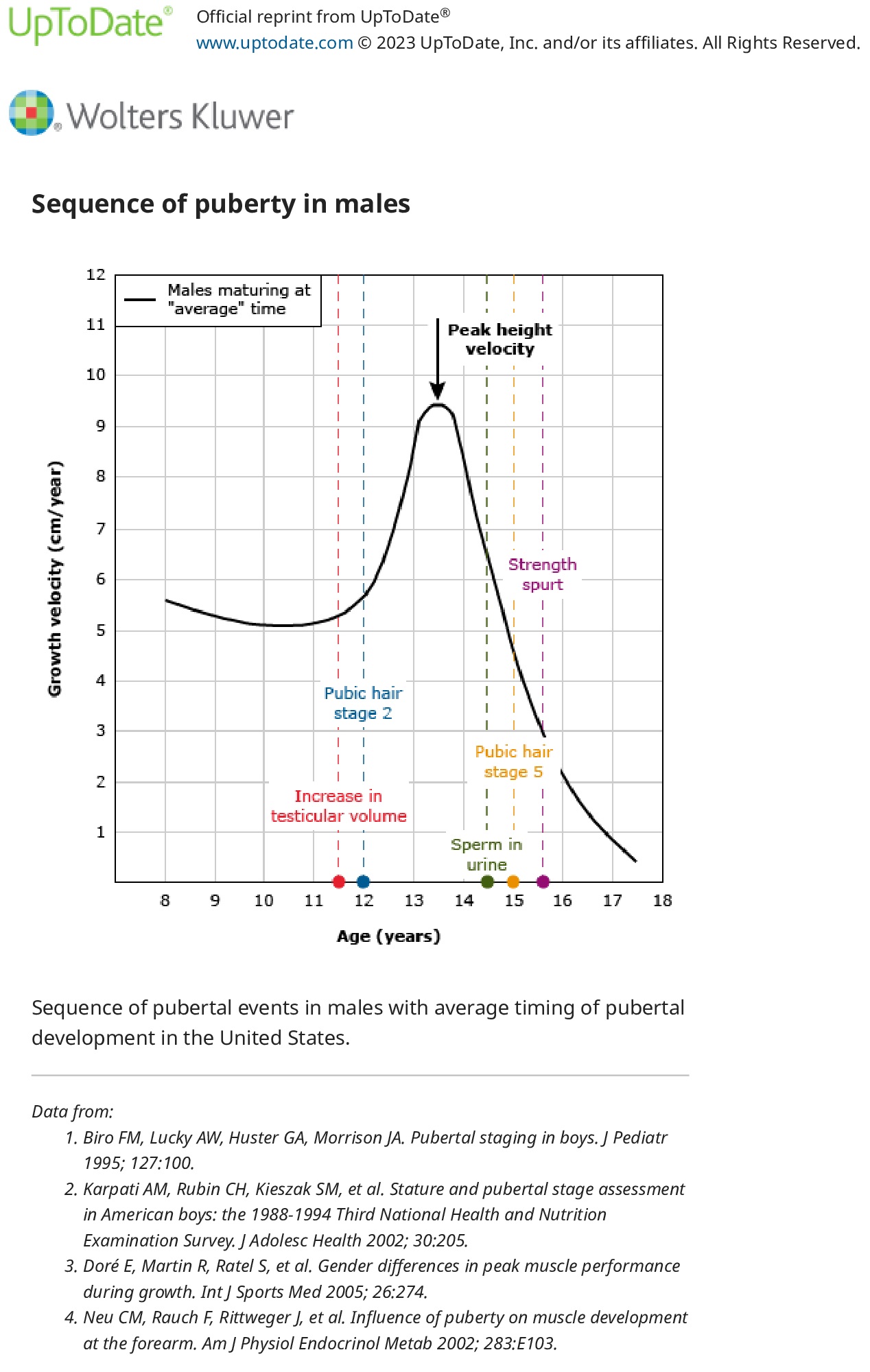
У 1969 і 1970 роках Маршалл і Таннер визначили стадії нормального пубертатного розвитку дітей і підлітків, відомі як оцінки статевої зрілості або «стадії Таннера». Ці дослідження показали, що першою ознакою статевого дозрівання у жінок був розвиток грудей у середньому у віці 11 років (телархе), потім ріст волосся на лобку (пубархе), а потім менархе. У чоловіків першою ознакою було збільшення яєчок у середньому у віці 11,5 років, потім ріст статевого члена та ріст лобкового волосся. Після цих доповідей Маршалла і Таннера кілька досліджень у Сполучених Штатах та інших країнах свідчать про те, що діти, особливо з підвищеним індексом маси тіла, вступають у статеве дозрівання в молодшому віці, ніж раніше.
ЕПІДЕМІОЛОГІЯ
Використовуючи традиційне визначення передчасного статевого дозрівання як розвитку вторинних статевих ознак до восьми років у жінок і дев’яти років у чоловіків (від 2 до 2,5 стандартних відхилень [SD] нижче середнього віку початку статевого дозрівання у здорових дітей), можна було б очікувати, що поширеність показник має становити близько 2 відсотків, тобто 2 на кожні 100 дітей. Проте популяційні дослідження, які розглядають рівень поширеності передчасного статевого дозрівання, дають помітно різні показники залежно від досліджуваної популяції:
ПОРІГ ДЛЯ ОЦІНЮВАННЯ
Ми пропонуємо ретельне обстеження дітей з ознаками вторинного статевого розвитку молодше восьми років у жінок або дев'яти років у чоловіків. Рівень занепокоєння та ступінь оцінки повинні зростати з молодшим віком на момент звернення, але зменшуватися за наявності факторів, пов’язаних із раннім періодом статевого дозрівання, таких як підвищене ожиріння або сімейна історія раннього статевого дозрівання. Ні ожиріння, ні расове/етнічне походження не позбавляють необхідності ретельного обстеження. Враховуючи тенденцію до більш раннього статевого дозрівання у жінок у віці від семи до восьми років, всебічного анамнезу, фізичного огляду та ретельного спостереження може бути достатньо, якщо клінічна оцінка не викликає жодних додаткових занепокоєнь. Регулярне використання граничних значень молодшого віку є суперечливим, оскільки є побоювання, що вони призведуть до неможливості ідентифікації деяких дітей зі справжнім захворюванням. Слід також враховувати ступінь та/або швидкість прогресування статевого дозрівання.
КЛАСИФІКАЦІЯ
Передчасне статеве дозрівання можна класифікувати на основі основного патологічного процесу.
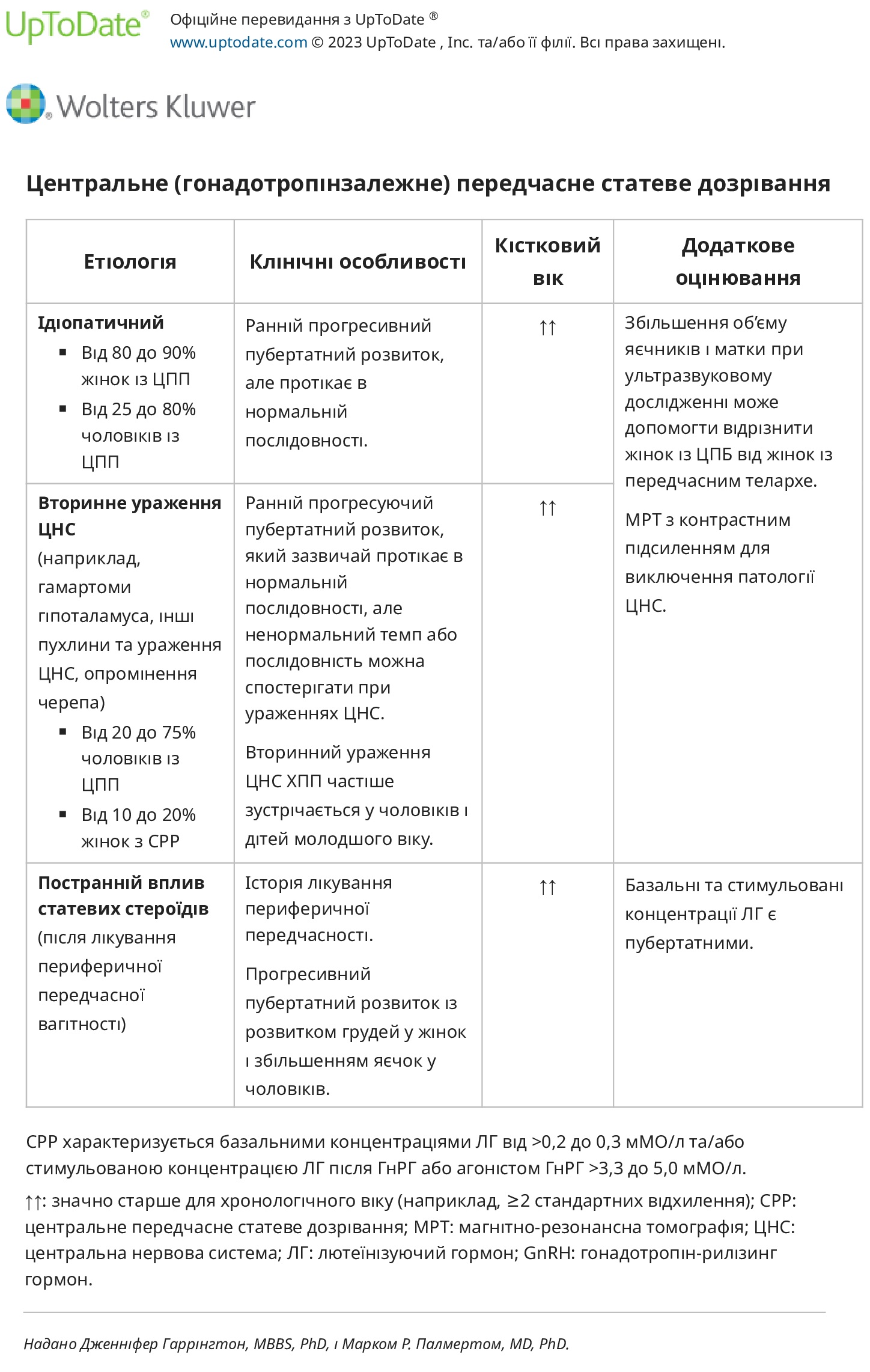
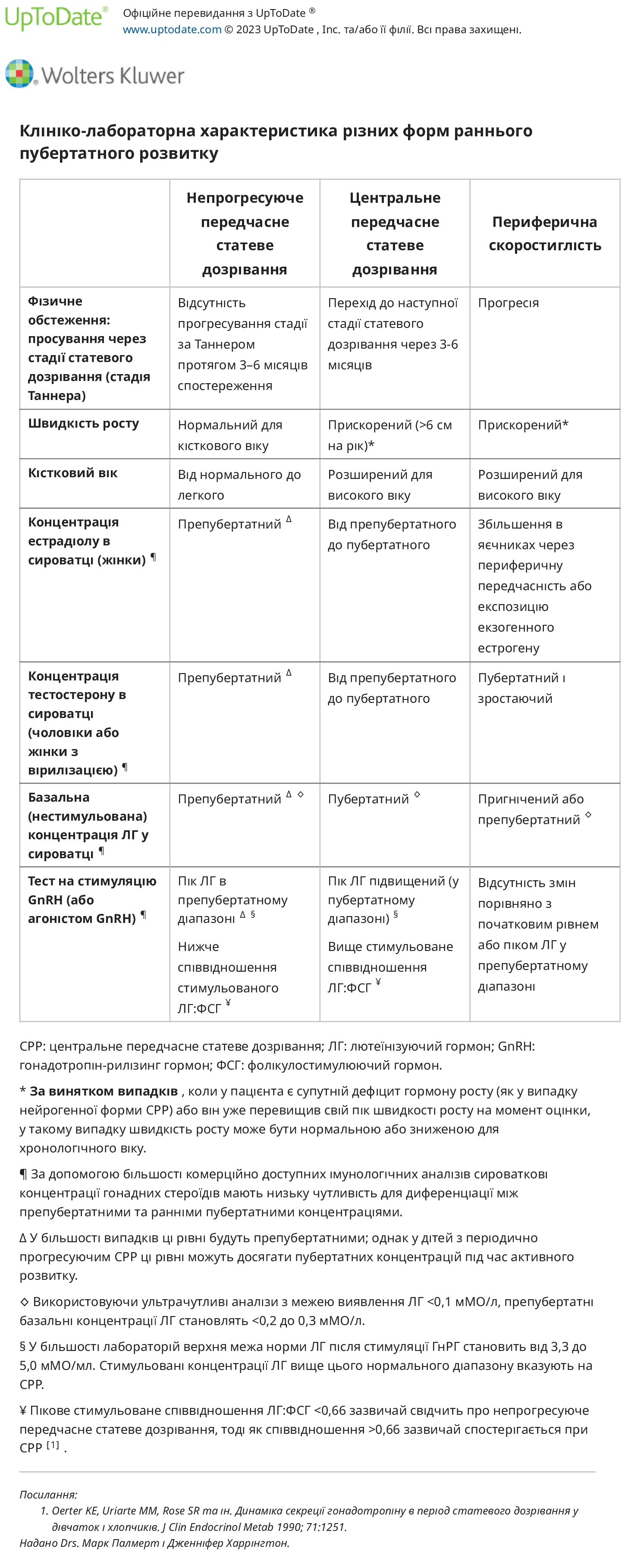
Центральне передчасне статеве дозрівання (CPP) – CPP (також відоме як гонадотропін-залежне передчасне статеве дозрівання або справжнє передчасне статеве дозрівання) спричинене раннім дозріванням гіпоталамо-гіпофізарно-гонадної осі. CPP характеризується послідовним дозріванням грудей і лобкового волосся у жінок і збільшенням яєчок і статевого члена та лобкового волосся у чоловіків. У цих пацієнтів ознаки статевого дозрівання відповідають статі дитини (ізосексуальні). CPP є патологічним у 20-75% випадків у чоловіків, порівняно з 10-20% у жінок.
Периферичне передчасне статеве дозрівання – периферичне передчасне статеве дозрівання (також відоме як периферичне передчасне статеве дозрівання, гонадотропін-незалежне передчасне статеве дозрівання) спричинене надлишковою секрецією статевих гормонів (естрогенів або андрогенів) із статевих залоз або надниркових залоз, екзогенними джерелами статевих стероїдів або позаматковою продукцією гонадотропіну. від пухлини зародкових клітин (наприклад, хоріонічний гонадотропін людини [ХГЛ]. Термін передчасне дозрівання використовується тут замість статевого дозрівання, тому що справжнє статеве дозрівання вимагає активації гіпоталамо-гіпофізарно-гонадної осі, як це відбувається при CPP. Периферична передчасність може бути відповідною до статі дитини (ізосексуальна) або невідповідною, з вірилізацією самок і фемінізацією чоловіків (контрасексуальна).
Доброякісні або непрогресуючі варіанти статевого дозрівання – доброякісні клінічні варіанти статевого дозрівання включають ізольований естроген-опосередкований розвиток грудей у жінок (передчасне телархе) або ізольовані андроген-опосередковані статеві ознаки (такі як лобкове та/або пахвове волосся, акне та апокринний запах) у чоловіків і жінок. (передчасне адренархе, яке є наслідком ранньої активації гіпоталамо-гіпофізарно-надниркової осі, що підтверджується помірно підвищеними рівнями дегідроепіандростерон сульфату [DHEAS] для віку). Обидва ці стани можуть бути варіантом нормального статевого дозрівання. Проте повторне клінічне обстеження, яке може провести лікар первинної медичної допомоги, є виправданим, щоб переконатися, що діагноз правильний і немає швидкого та/або розширеного прогресування статевого дозрівання (тобто, немає доказів як естроген-, так і андрогенопосередкованих ефектів).
ПРИЧИНИ ЦЕНТРАЛЬНОГО ПЕРЕДЧАСНОГО ПОЛОЖЕННЯ
Центральне передчасне статеве дозрівання (CPP; також відоме як гонадотропін-залежне передчасне статеве дозрівання) спричинене раннім дозріванням гіпоталамо-гіпофізарно-гонадної осі. Незважаючи на ранній початок, характер і час статевого дозрівання зазвичай є нормальними. Ці діти мають прискорений лінійний ріст відповідно до віку, старший кістковий вік і пубертатний рівень лютеїнізуючого гормону (ЛГ) і фолікулостимулюючого гормону (ФСГ).
CPP можна лікувати агоністом гонадотропін-рилізинг-гормону (GnRH), який призводить до зниження регуляції відповіді гіпофіза на ендогенний GnRH, створює препубертатний гормональний стан і зупиняє прогресування вторинного статевого розвитку, прискореного росту та необґрунтованого збільшення кісткового віку.
Ідіопатичний — CPP є ідіопатичним у 80-90% випадків у жінок, але лише у 25-80% у чоловіків. У деяких випадках, особливо в тих, у яких є інші уражені члени сім’ї, позначення ідіопатичним CPP може бути пов’язане з наявністю генетичних варіантів, які пов’язані з раннім статевим дозріванням.
Ураження центральної нервової системи — Оскільки ЦПН може бути пов’язаний із помітними ураженнями центральної нервової системи (ЦНС), станом, який часто називають нейрогенним ЦПН, тому рекомендується проводити магнітно-резонансну томографію (МРТ) із контрастуванням навіть у відсутність клінічно виражених неврологічних відхилень. Однак низька поширеність уражень ЦНС у жінок з початком статевого дозрівання, яке починається після шести років, ставить питання, чи всі жінки в цій віковій групі потребують візуалізації.
Багато різних типів внутрішньочерепних розладів можуть спричинити передчасне статеве дозрівання, включаючи такі:
● Гамартоми – гамартоми tuber cinereum є доброякісними пухлинами, які можуть бути пов’язані з геластичними (сміх або плач) та іншими типами судом. Вони є найчастішим типом пухлини ЦНС, що спричиняє передчасне статеве дозрівання у дуже маленьких дітей, хоча в більшості випадків механізм, за допомогою якого ці пухлини призводять до ХПП, невідомий.
● Інші пухлини ЦНС. Інші пухлини ЦНС, пов’язані з передчасним статевим дозріванням, включають астроцитоми, епендимоми, пінеаломи та гліоми зорового нерва та гіпоталамуса. Передчасне статеве життя у пацієнтів з нейрофіброматозом зазвичай, але не завжди, пов’язане з гліомою зорового нерва.
● Опромінення ЦНС – передчасне статеве дозрівання є рідкісним ускладненням опромінення ЦНС, але, коли воно трапляється, воно зазвичай пов’язане з дефіцитом гормону росту (GH). У цьому параметрі, незалежно від швидкості висоти, слід оцінити вісь GH. Якщо тестування показує дефіцит GH, пацієнта слід лікувати GH у поєднанні з терапією агоністами GnRH.
● Інші ураження ЦНС. Передчасне статеве дозрівання асоціюється з гідроцефалією, кістами, травмами, запальними захворюваннями ЦНС і вродженими дефектами середньої лінії, такими як гіпоплазія зорового нерва.
Генетика. Специфічні генетичні мутації були пов’язані з CPP, хоча кожна з них, здається, присутня лише в меншості випадків:
● Мутації посилення функції в гені кіспептину 1 (KISS1) і гені його рецептора, пов’язаного з G-білком (KISS1R, раніше відомий як GPR54), були причетні до патогенезу деяких випадків ХПП, тоді як мутації втрати функції в KISS1R можуть спричинити гіпогонадотропний гіпогонадизм. Ці спостереження демонструють, що KISS1 / KISS1R має важливе значення для фізіології GnRH і для початку статевого дозрівання.
● CPP також може бути спричинений мутаціями втрати функції в MKRN3 (ген, що кодує протеїн 3 безіменного пальця макорина), імпринтованому гені в критичній області синдрому Прадера-Віллі (15q11-q13). Зниження гіпоталамічної експресії Mkrn3 у мишей і рівнів білка MKRN3 у сироватці крові у самок до початку статевого дозрівання вказують на те, що MKRN3 відіграє важливу роль у придушенні початку статевого дозрівання. Таким чином, мутації, пов’язані з втратою функції в цьому гені, призведуть до зниження гальмування та раннього початку статевого дозрівання. Повідомлялося про успадковані по батьківській лінії мутації втрати функції MKRN3 у 46 відсотках сімейних випадків CPP і майже в 10 відсотках ідіопатичних випадків.
● Мутації з втратою функції в гені DLK1 (дельта-подібний гомолог 1), що призводять до невизначених концентрацій білка DLK1 у сироватці крові, є рідкісними причинами ізольованого CPP. Як і у випадку з MKRN3, у хворих настає передчасне статеве дозрівання, лише якщо генна мутація успадкована від батька. DLK1 є батьківським геном, що експресується переважно в тканинах надниркових залоз, гіпофіза та яєчників. Немає остаточного механічного зв'язку між функцією DLK1 і пубертатним розвитком, але поліморфізми в цьому гені, а також у MKRN3пов’язані з варіаціями у віці менархе у великих загальногеномних асоціаційних дослідженнях, що є додатковим доказом механічного зв’язку.
Терміни статевого дозрівання модулюються не тільки цими одногенними розладами, але й загальними варіантами в загальній популяції, як було виявлено під час досліджень асоціацій у всьому геномі. Нова область дослідження зосереджена на внеску цих поширених варіантів у розлади статевого дозрівання.
Попередня надмірна експозиція статевих стероїдів — у дітей, які зазнали впливу високих рівнів статевих стероїдів у сироватці крові (наприклад, із синдромом МакК’юна-Олбрайта та погано контрольованою вродженою гіперплазією надниркових залоз), іноді може розвинутися накладений ЦПН або внаслідок початкового ефекту периферичного передчасного розвитку похідних статевих стероїдів на гіпоталамус або у відповідь на раптове зниження рівня статевих стероїдів після покращеного контролю передчасного статевого розвитку.
Пухлини, що секретують гонадотропін гіпофіза — ці пухлини надзвичайно рідкісні у дітей і пов’язані з підвищеним рівнем ЛГ, а іноді також ФСГ.
ПРИЧИНИ ПЕРИФЕРИЧНОГО СТАТЕВОГО ДОЗРІВАННЯ
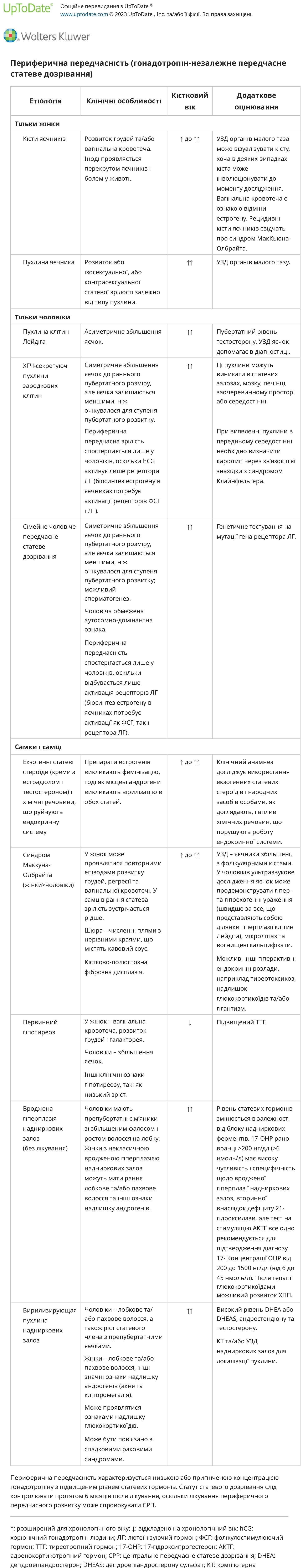
Периферичне передчасне статеве дозрівання (також відоме як периферичне передчасне статеве дозрівання або гонадотропін-незалежне передчасне статеве дозрівання) спричинене надлишковою секрецією статевих гормонів (естрогенів та/або андрогенів), що надходять зі статевих залоз чи надниркових залоз або з екзогенних джерел. Подальша характеристика ґрунтується на тому, чи відповідають характеристики статевого дозрівання статі дитини (ізосексуальні) чи невідповідні, з вірилізацією самок і фемінізацією чоловіків (контрасексуальні). Рівні фолікулостимулюючого гормону (ФСГ) і лютеїнізуючого гормону (ЛГ) зазвичай пригнічуються (в препубертатному діапазоні) і не підвищуються істотно при стимуляції гонадотропін-рилізинг гормону (ГнРГ).
Підхід до лікування периферичної передчасності залежить від причини. Терапія агоністами ГнРГ неефективна, на відміну від пацієнтів із центральним передчасним статевим дозріванням (ЦПД).
ЖІНКИ
Кісти яєчників — функціонуюча фолікулярна кіста яєчників є найпоширенішою причиною периферичного передчасного розвитку у жінок. У постраждалих пацієнтів часто спостерігається розвиток молочної залози з наступним епізодом вагінальної кровотечі, яка виникає внаслідок скасування естрогену після регресії кісти. Ці кісти можуть з’являтися та регресувати спонтанно, тому консервативне лікування зазвичай доречне. Великі кісти можуть спричинити перекрут яєчника.
Пухлини яєчників — пухлини яєчників є рідкісною причиною периферичної передчасної вагітності у жінок. Гранульозоклітинні пухлини, найпоширеніший тип, зазвичай проявляються як ізостатева передчасність; Пухлини з клітин Сертолі/Лейдіга (арренобластома), чисті пухлини з клітин Лейдіга та гонадобластоми можуть виробляти андрогени та спричиняти передчасну контрасексуальну зрілість.
ЧОЛОВІКИ
Пухлини клітин Лейдіга — пухлини клітин Лейдіга слід розглядати у будь-яких чоловіків з асиметричним збільшенням яєчок. Навіть якщо виразне утворення неможливо пропальпувати й воно не видно на УЗД, слід зробити біопсію більшого яєчка, якщо воно збільшиться під час спостереження. Ці пухлини, що секретують тестостерон, майже завжди є доброякісними та легко виліковуються шляхом хірургічного видалення. Радикальна орхіектомія є найпоширенішою процедурою; однак повідомлялося про успішне лікування шляхом прямої енуклеації пухлини зі збереженням решти яєчка.
Пухлини зародкових клітин, що секретують хоріонічний гонадотропін людини — пухлини зародкових клітин виділяють хоріонічний гонадотропін людини (ХГЛ), який у чоловіків активує рецептори ЛГ на клітинах Лейдіга, що призводить до збільшення вироблення тестостерону. Збільшення розміру яєчка (зазвичай лише до розміру раннього статевого дозрівання) є меншим, ніж очікувалося, для концентрації тестостерону в сироватці крові та ступеня статевого розвитку. Ця розбіжність пов’язана з тим, що більша частина яєчка складається з трубчастих елементів насіннєвої системи, дозрівання яких залежить від ФСГ. У жінок пухлини, що секретують hCG, не призводять до передчасного статевого дозрівання, оскільки для біосинтезу естрогену необхідна активація рецепторів FSH і LH.
Ці пухлини виникають у статевих залозах, головному мозку (звичайно в шишкоподібній області), печінці, заочеревинному просторі та передньому середостінні, відображаючи ділянки ембріональних зародкових клітин до їх злиття в гонадному валику. Гістологія пухлин, що секретують hCG, коливається від дисгерміноми, яка легко реагує на терапію, до більш злоякісної ембріонально-клітинної карциноми та хоріокарциноми. Усі чоловіки з герміномами переднього середостіння повинні мати каріотип, оскільки ці пухлини можуть бути пов’язані з синдромом Клайнфельтера.
Сімейне передчасне статеве дозрівання, обмежене чоловіками. Цей рідкісний розлад (також відомий як тестотоксикоз) викликається активуючою мутацією в гені рецептора ЛГ, що призводить до передчасного дозрівання клітин Лейдіга та секреції тестостерону. Хоча успадковується як аутосомно-домінантний розлад, жінки не страждають клінічно, тому що (подібно до hCG-секретуючих зародкових пухлин) для біосинтезу естрогену потрібна активація рецепторів ЛГ і ФСГ. Подібно до пухлин, що секретують hCG, збільшення розміру яєчка зазвичай відбувається лише до розміру раннього статевого дозрівання. Хворіють самці зазвичай у віці від одного до чотирьох років.
Як у жінок, так і у чоловіків. Нижченаведені причини периферичного передчасного розвитку можуть виникнути як у жінок, так і у чоловіків. Фізичні зміни можуть бути ізосексуальними або контрасексуальними залежно від статі дитини та типу виробленого статевого гормону. Надлишок естрогену спричинить фемінізацію, тоді як надлишок андрогена призведе до вірилізації.
Первинний гіпотиреоз — у дітей з важким, тривалим первинним гіпотиреозом іноді спостерігається передчасне статеве дозрівання. У жінок спостерігаються ранній розвиток молочних залоз, галакторея та рецидивуюча вагінальна кровотеча, у той час, як у хворих чоловіків спостерігається передчасне збільшення яєчок. Історично це було названо «перекриттям» або синдромом Ван Віка-Грумбаха. Ознаки пубертатного розвитку регресують при терапії тироксином. Пропонований механізм полягає в перехресній реактивності та стимуляції рецептора ФСГ високими концентраціями тиреотропіну (тиреотропного гормону [ТТГ]) у сироватці крові, враховуючи, що і ТТГ, і ФСГ мають спільну альфа-субодиницю.
Екзогенні статеві стероїди та хімічні речовини, що руйнують ендокринну систему. Фемінізацію, включаючи гінекомастію у чоловіків, пояснюють надмірним впливом естрогену через креми, мазі та спреї. Доглядачі, які використовують ці місцеві естрогени для лікування симптомів менопаузи, наприклад, можуть ненавмисно піддати дітей впливу гормонів. Інші можливі джерела впливу естрогену включають забруднення їжі гормонами, фітоестрогенами (наприклад, у сої) та безрецептурними засобами, такими як олія лаванди та олія чайного дерева. Подібним чином була описана вірилізація маленьких дітей після випадкового впливу кремів, що містять андроген. Передбачається, що місцеві «епідемії» ранньої телархе в Італії та Пуерто-Ріко в 1980-х роках були джерелом їжі, але в зразках їжі не було знайдено жодної збудної речовини. Тривають дослідження, що оцінюють вплив хімічних речовин, що руйнують ендокринну систему, на популяційні тенденції раннього початку статевого дозрівання, а також їх потенційну роль як збудників передчасного статевого дозрівання.
Патологія надниркових залоз. Причини надлишкової продукції андрогенів наднирниками включають пухлини, що секретують андрогени, та ферментативні дефекти біосинтезу стероїдів надниркових залоз (вроджена гіперплазія надниркових залоз). Чоловіки, які мають надниркову причину передчасного розвитку, не матимуть збільшення яєчок (об’єм яєчок буде <4 мл або <2,5 см в діаметрі). Передчасне пубархе часто спричинене передчасним адренархе, але також може бути ознакою спадкового порушення метаболізму надниркових стероїдів, включаючи дефіцит 21-гідроксилази, 11-бета-гідроксилази, 3-бета-гідроксистероїддегідрогенази типу 2, дефіцит гексози-6 -дефіцит фосфатдегідрогенази та дефіцит фосфоаденозинфосфосфатсинтази типу 2.
Естрогенсекретуючі пухлини надниркових залоз можуть призвести до фемінізації. Рідко пухлини надниркових залоз можуть продукувати андроген і естроген, останній через ароматизацію андрогена всередині надниркових залоз (або вироблення достатньої кількості андрогена, який периферично ароматизується до естрогену), викликаючи зміни статевого дозрівання як у чоловіків, так і у жінок.
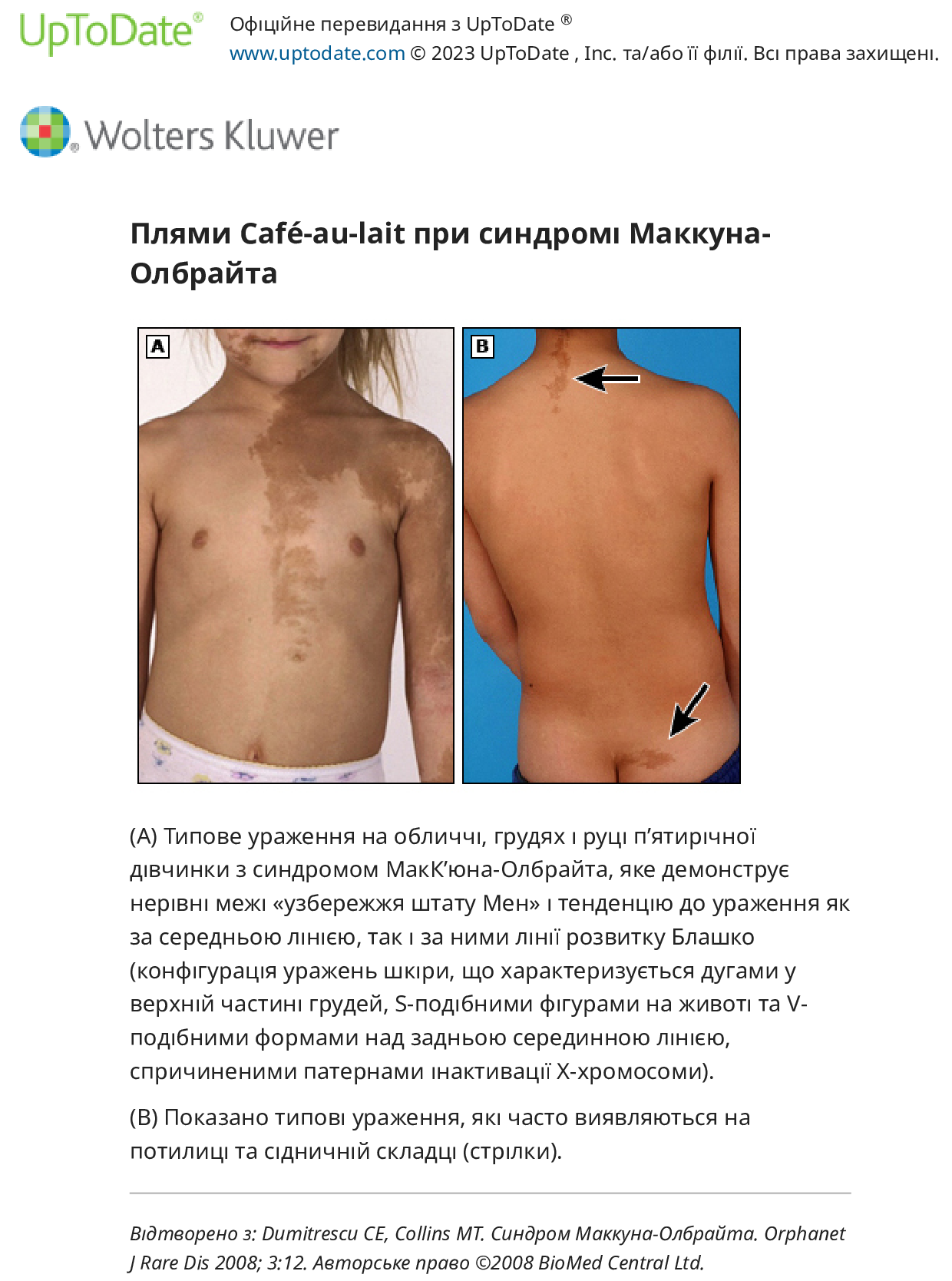
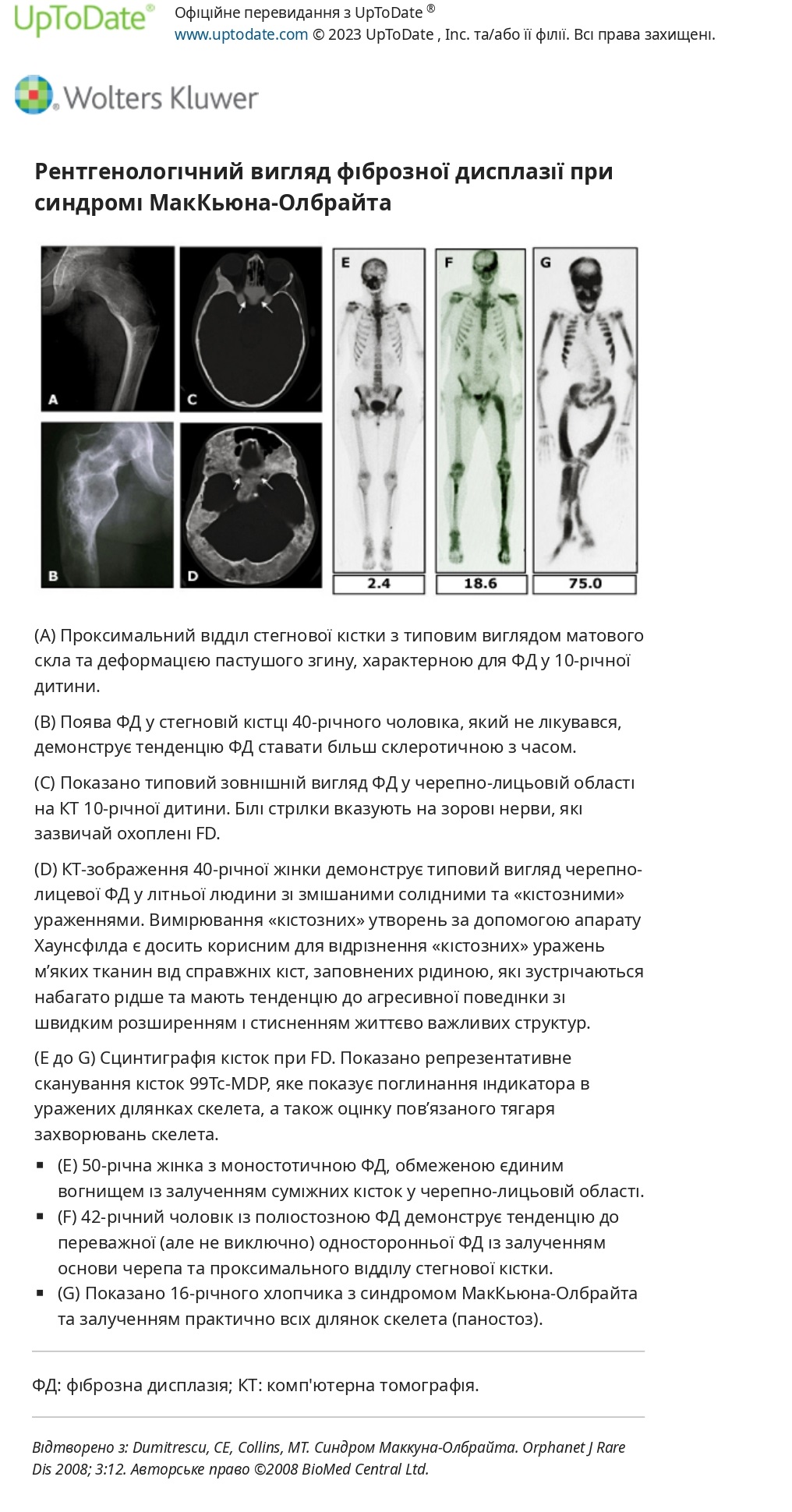
Синдром МакК’юна-Олбрайта — Синдром МакК’юна-Олбрайта — це рідкісний розлад, що визначається як тріада периферичного передчасного статевого дозрівання, нерегулярної пігментації шкіри café-au-lait («узбережжя Мен») та фіброзна дисплазія кістки. MAS слід розглядати у жінок з рецидивуючим утворенням фолікулярних кіст і циклічними менструаціями. Шкірні прояви та ураження кісток можуть посилюватися з часом. У жінок, у яких спостерігається вагінальна кровотеча, збільшення яєчників часто приймають за пухлину яєчника, що призводить до непотрібної оваріектомії. Тому жінок, у яких спостерігається передчасна вагінальна кровотеча, слід перевірити на ознаки MAS, щоб уникнути цієї потенційної помилки.
Клінічний фенотип помітно змінюється залежно від того, які тканини уражені мутацією, але передчасне статеве дозрівання є найбільш поширеним проявом. Як і в інших формах периферичного передчасного розвитку, послідовність статевого дозрівання може бути не нормальною, оскільки вагінальна кровотеча часто передує значному розвитку грудей. Тривалий вплив підвищених рівнів статевих стероїдів може призвести до прискореного росту, прогресивного дозрівання скелета та зниження росту дорослої людини. Хоча передчасне статеве дозрівання, як правило, є периферичним передчасним періодом розвитку, вторинний компонент CPP може розвинутися через скасовування статевих стероїдів, що призводить до активації гіпоталамо-гіпофізарно-гонадної осі. У чоловіків із MAS, хоча передчасне статеве життя зустрічається рідше, спостерігається висока поширеність патології яєчок на УЗД, включаючи гіпер- та гіпоехогенні ураження (швидше за все, що представляють ділянки гіперплазії клітин Лейдіга), мікролітіаз та вогнищеві кальцифікати.
Пацієнти з MAS мають соматичну (постзиготну) мутацію альфа-субодиниці GNAS, яка кодує білок Gs, який активує аденілатциклазу. Ця мутація призводить до постійної стимуляції ендокринної функції, включаючи передчасне статеве дозрівання, тиреотоксикоз, надлишок гормону росту (гігантизм або акромегалія), синдром Кушинга та втрату фосфатів у нирках (гіпофосфатемічний рахіт) у різних комбінаціях. Мутації можуть бути виявлені в інших неендокринних органах (печінці та серці), що призводить до холестазу та/або гепатиту, поліпів кишечника та серцевих аритмій відповідно. Також повідомлялося про підвищений ризик злоякісних новоутворень. Імовірно, випадки цієї мутації в зародковій лінії були б летальними.
ТИПИ ДОБРОЯКІСНОГО АБО НЕПРОГРЕСИРУЮЧОГО ПУБЕРТАТНОГО ВАРІАНТІВ
Ранній пубертатний розвиток належить до цієї категорії, коли ранній розвиток вторинних статевих ознак не віщує основну патологію і не супроводжується прогресивним розвитком. Проте спостереження за ознаками прогресування статевого дозрівання є важливим, оскільки деякі діти, які мають очевидний доброякісний варіант статевого дозрівання, натомість виявляють розлад. Як приклад, телархе може бути початковою ознакою центрального передчасного статевого дозрівання (CPP) або прогресуючий розвиток лобкового волосся може вказувати на форму периферичного передчасного статевого дозрівання.
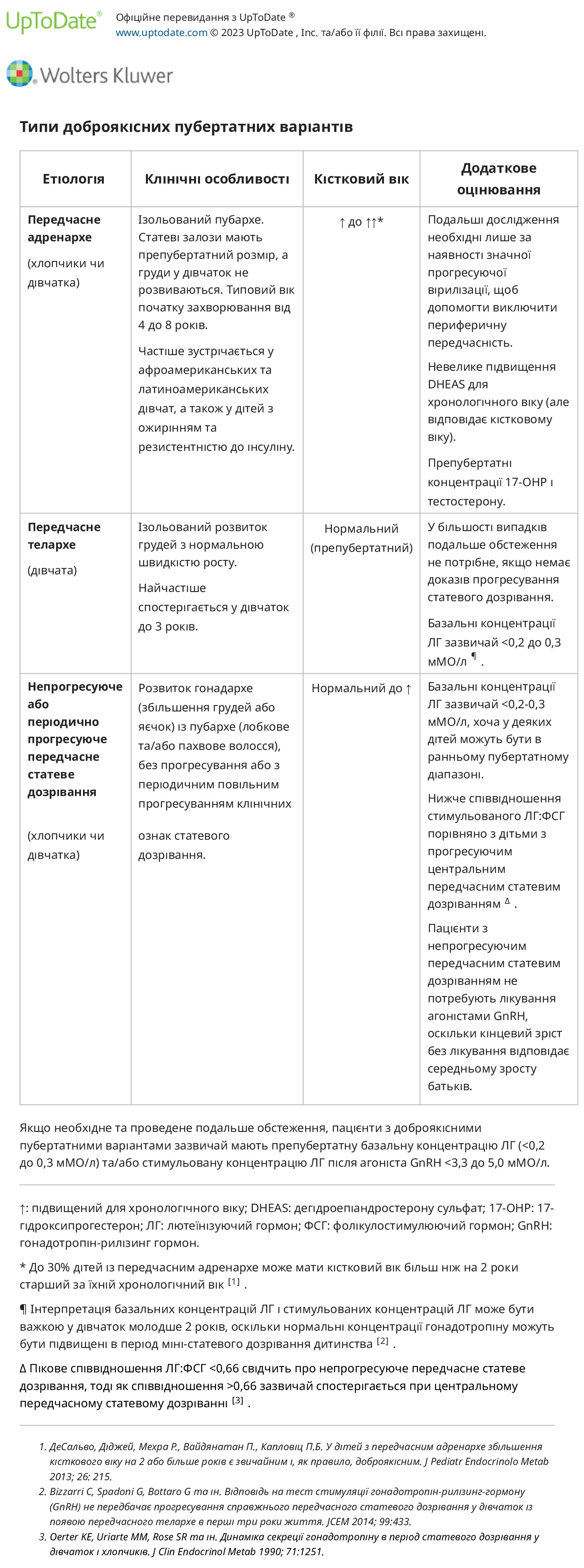
Передчасне телархе — більшість випадків передчасного телархе є ідіопатичним і з’являється у віці до двох років (і може навіть початися при народженні). Багато випадків рецидивують спонтанно, а більшість інших не прогресує. Проте подальше спостереження є виправданим, оскільки передчасне телархе може являти собою початкову презентацію справжнього CPP у 10-20 відсотків дітей, направлених до педіатричних ендокринних відділень.
Ключовими ознаками передчасного телархе є:
- ізольований розвиток грудей, односторонній або двосторонній – зазвичай не розвивається після 3 стадії Таннера;
- відсутність інших вторинних статевих ознак;
- нормальна швидкість росту для віку (не прискорена);
- нормальний або майже нормальний вік кісток.
Концентрації лютеїнізуючого гормону (ЛГ) і естрадіолу в сироватці крові зазвичай знаходяться в препубертатному діапазоні, але слід бути обережним при інтерпретації цих рівнів у дітей віком до двох років, оскільки підвищення можна розглядати як частину нормального тимчасового «міні-статевого дозрівання дитинства».," і CPP може бути діагностовано неналежним чином
Малюки та діти. Передчасне телархе відбувається у два піки: один протягом перших двох років життя, а інший у віці від шести до восьми років, з потенційно різною основною патофізіологією, відповідальною за кожен із цих піків. Постулювані механізми включають тимчасову активацію гіпоталамо-гіпофізарно-гонадної осі з надлишковою секрецією фолікулостимулюючого гормону (ФСГ). У немовлят були залучені суміші на основі сої, хоча докази слабкі і можуть свідчити лише про повільніше ослаблення тканин грудей у дитинстві. Використання олії лаванди, олії чайного дерева або засобів для догляду за волоссям, які містять екстракт плаценти, також було причетно до деяких випадків передчасного телархе. У більшості випадків неможливо знайти причину.
У більшості випадків передчасне телархе вимагає лише заспокоєння. Однак пацієнта слід обстежити на наявність інших ознак статевого дозрівання та нанести на графік дані про ріст; прискорене зростання може свідчити про прогресуюче статеве дозрівання та потребує подальшого обстеження. Щоб виявити пацієнтів із прогресуючим статевим дозріванням, за пацієнтами слід спостерігати протягом кількох місяців для виявлення ознак прогресування статевого дозрівання.
Новонароджені. Гіпертрофія грудей може виникати у новонароджених обох статей і іноді є досить помітною. Воно спричинене стимуляцією материнських гормонів і зазвичай спонтанно проходить протягом кількох тижнів або місяців. Розвиток грудей також може бути пов’язаний з галактореєю, яка також зникає спонтанно. Хоча в більшості випадків неонатальна теларха зникає протягом перших місяців життя, відсутність цього майже ніколи не має патологічного значення.
Передчасне адренархе — Передчасне адренархе характеризується появою лобкового та/або пахвового волосся, апокринового запаху та/або вугрів (пубархе) до досягнення восьми років у жінок і дев’яти років у чоловіків у поєднанні з легким підвищенням сироваткового дегідроепіандростерону сульфату (DHEAS) для віку. Передчасне адренархе частіше зустрічається у дітей жіночої статі, народжених маленькими для гестаційного віку, чорношкірих або латиноамериканців (принаймні в Сполучених Штатах), та/або мають ожиріння та резистентність до інсуліну. Передчасне адренархе вважається варіантом нормального розвитку, але може бути фактором ризику для подальшого розвитку синдрому полікістозних яєчників у жінок.
У дитини з лише лобковим волоссям (ізольоване пубархе) та іншими ознаками передчасного адренархе важливо стежити за розвитком інших вторинних статевих ознак (збільшення грудей або яєчок), щоб переконатися, що передлежання дитини не є першою ознакою ХПП або форма периферичної скоростиглості. Передчасне адренархе може бути пов’язане з легким прискоренням росту та прогресуванням кісткового віку. У дітей з прогресуючою вірилізацією або зі старшим кістковим віком (>2 стандартних відхилення [SD] поза хронологічним віком) слід розглянути можливість подальшого дослідження інших причин раннього пубертатного розвитку.
Волосся на лобку в дитинстві — Волосся на лобку в дитинстві зазвичай є доброякісним станом, коли у немовлят спостерігається ізольоване волосся на статевих органах, зазвичай тонше за структурою, ніж типове лобкове волосся, і розташоване вздовж статевих губ або над мошонкою (а не на лобковому симфізі). Стероїдний профіль цих немовлят демонструє нормальні або помірно підвищені концентрації ДГЕАС для віку. На відміну від передчасного адренархе, стан є минущим, і волосся зазвичай зникає протягом 6-24 місяців. За відсутності прогресуючого розвитку подальшого волосся на статевих органах або інших вторинних статевих ознак під час спостереження, детальна оцінка не потрібна.
Доброякісна препубертатна вагінальна кровотеча — доброякісна препубертатна вагінальна кровотеча характеризується наявністю ізольованої вагінальної кровотечі, яка самостійно обмежується, за відсутності інших вторинних статевих ознак. Основна етіологія невідома, але потенційні механізми включають підвищену чутливість ендометрію до циркулюючих естрогенів або тимчасову стимуляцію гіпоталамо-гіпофізарно-гонадної осі. УЗД органів малого таза в нормі, гонадотропіни препубертатні. Необхідно виключити травми статевих органів або піхви, інфекції та сексуальне насильство. У дівчат із рецидивуючими епізодами вагінальної кровотечі слід розглянути інші діагнози, такі як рецидивуючі функціональні кісти яєчників або синдром МакК’юна-Олбрайта. Ці стани можуть бути спочатку не розпізнані, оскільки вагінальна кровотеча пов’язана з регресією кісти яєчника, і, отже, ультразвукове дослідження, проведене під час або після кровотечі, може бути нормальним.
Непрогресуюче або періодично прогресуюче передчасне статеве дозрівання — у підгрупи пацієнтів із тим, що клінічно виглядає як CPP (часто з ознаками як гонадархе, так і пубархе), буде або стабілізація, або дуже повільне прогресування ознак статевого дозрівання. Кістковий вік, як правило, не такий похилий, як у дітей із справжньою ХПД, а концентрація ЛГ у сироватці крові знаходиться в межах пре- чи раннього пубертатного періоду, що вказує на те, що гіпоталамо-гіпофізарно-гонадна вісь не повністю активована і реакція переважає ФСГ. зазвичай спостерігається, якщо проводиться стимуляційний тест на агоніст гонадотропін-рилізинг-гормону (GnRH). Моніторинг ознак прогресування статевого дозрівання важливий для того, щоб відрізнити цих дітей від дітей із справжньою ЦПП. У дітей з непрогресуючим передчасним статевим дозріванням лікування агоністами GnRH не потрібне, оскільки це не впливає на їхній зріст у дорослому віці (тобто їхній зріст у дорослому віці без лікування відповідає середньому зросту батьків).
ОЦІНКА
Керівні принципи. Оцінка передчасного статевого дозрівання зосереджується на відповіді на такі запитання:
Кого слід оцінювати? – Обстеження є виправданим у дітей з ознаками вторинного статевого розвитку молодше восьми (жінки) або дев’яти (чоловіки) років. Занепокоєння та обсяг оцінки повинні зростати зі зменшенням віку при зверненні та збільшенням ступеня та/або швидкості прогресування статевого дозрівання, як зазначено нижче. У дівчат віком від семи до восьми років може бути достатньо комплексного анамнезу та фізичного обстеження, якщо це обстеження не викликає жодних додаткових занепокоєнь.
Причина передчасного розвитку є центральною чи периферичною? – Послідовність статевого дозрівання у дітей із центральним передчасним статевим дозріванням (CPP) повторює нормальний статевий розвиток, але в більш ранньому віці. Навпаки, особи з периферичним передчасним розвитком мають периферичне джерело гонадних гормонів і частіше демонструють відхилення від нормальної послідовності та/або темпу статевого дозрівання. Наприклад, жінка, яка прогресує до менструальної кровотечі протягом одного року після початку розвитку грудей, швидше за все, матиме патологію яєчників (причина периферичного передчасного розвитку), а не CPP.
Як швидко прогресує статеве дозрівання? – Темп пубертатного розвитку відображає ступінь і тривалість дії статевих стероїдів.
Висока швидкість лінійного росту та дозрівання скелета (вимірюється як старший кістковий вік) свідчить або про периферичну передчасність, або про CPP, із занепокоєнням щодо нейрогенної причини CPP, якщо темп аномально швидкий. Прогресування статевого дозрівання вважається повільним, якщо протягом шести або більше місяців спостереження спостерігається мінімальна зміна стадії грудей, лобкового волосся або розвитку геніталій. Швидкість росту вважається прискореною, якщо вона перевищує 95-й процентиль для віку.
Навпаки, дитина з нормальним лінійним ростом і дозріванням скелета (нормальний кістковий вік або мінімально розвинутий) припускає доброякісний пубертатний варіант із низькими концентраціями статевих стероїдів, а не справжнє CPP або периферичну передчасність.
Через надлишок андрогенів чи естрогенів є передчасність розвитку? – Вторинні статеві ознаки вірилізують чи фемінізують? Ізольований протистатевий розвиток (ізольована вірилізація у жінок або ізольована фемінізація у чоловіків) виключає центральну етіологію. У той час як у жінок найпоширенішою причиною вірилізації є надлишок надниркових андрогенів, рідкісною причиною вірилізації яєчників є аренобластома яєчників (клітинна пухлина Сертолі-Лейдіга). І навпаки, рідкісною тестикулярною причиною фемінізації є фемінізуюча клітинна пухлина Сертолі, яка може бути пов’язана з синдромом Пейтца-Єгерса
Початкова оцінка — Оцінка пацієнта з підозрою на передчасне статеве дозрівання починається зі збору анамнезу та фізикального огляду. У більшості випадків рентгенологічне вимірювання кісткового віку виконується, щоб визначити, чи є відповідне збільшення епіфізарного дозрівання.
Анамнез захворювання – анамнез зосереджується на тому, коли вперше були помічені початкові зміни статевого дозрівання, а також на час початку статевого дозрівання у батьків і братів і сестер. Крім того, інші запитання спрямовані на підтвердження лінійного прискорення росту, головних болів, змін у поведінці чи зорі, судом або болю в животі (що вказує на ураження центральної нервової системи [ЦНС] або процесу яєчників) і попередню історію захворювання або травми ЦНС. Завжди слід вивчати можливість впливу екзогенних статевих стероїдів (медичних або косметичних джерел) або сполук із властивостями, подібними до статевих стероїдів (наприклад, хімічні речовини, що руйнують ендокринну систему).
Фізичне обстеження – включає зріст, вагу та швидкість росту (см/рік). Діти з доброякісними формами передчасного статевого дозрівання зазвичай не виявляють ранньої моделі прискорення росту, яка спостерігається серед дітей з прогресуючими формами передчасного статевого дозрівання. Фізичне обстеження повинно включати оцінку полів зору (дефект свідчить про ймовірність утворення ЦНС) і перевірку на плями café-au-lait (що вказує на нейрофіброматоз або синдром МакКьюна-Олбрайта)
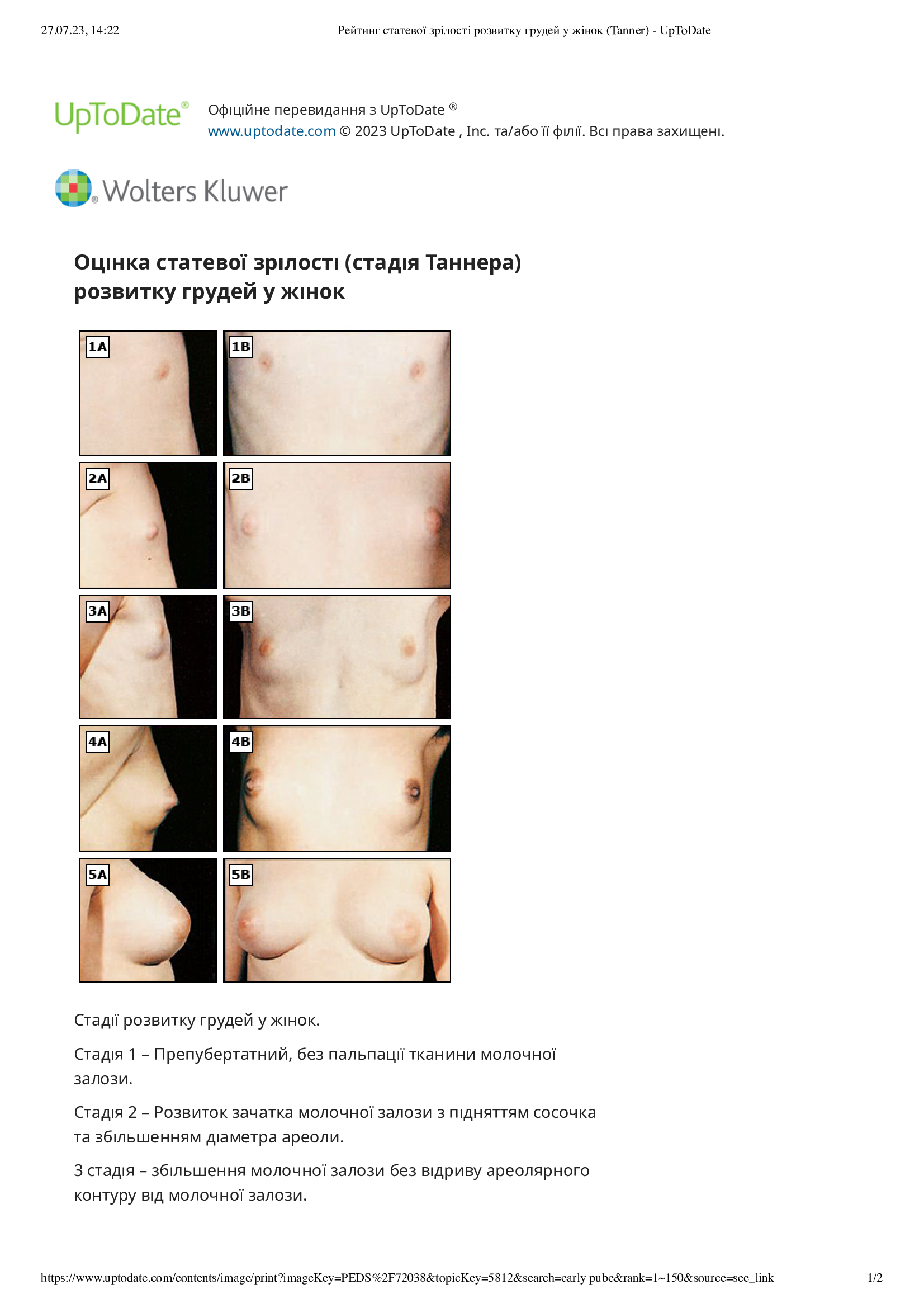
Стадії статевого дозрівання – слід оцінити вторинний статевий розвиток, щоб визначити рейтинг статевої зрілості (стадія Таннера) статевого дозрівання. Це означає визначення стадії розвитку грудей у жінок, розвитку статевих органів у чоловіків і розвитку лобкового волосся в обох статей
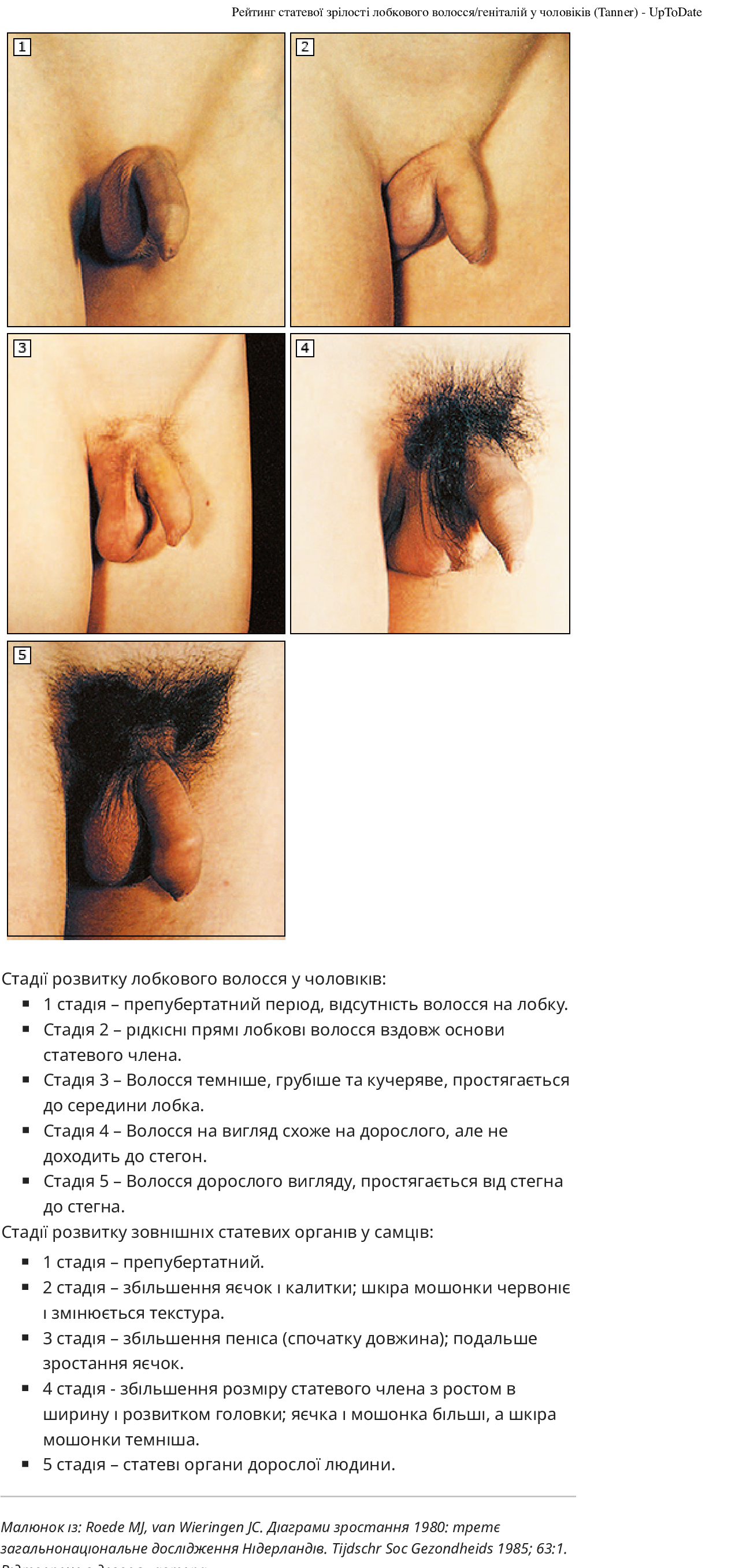
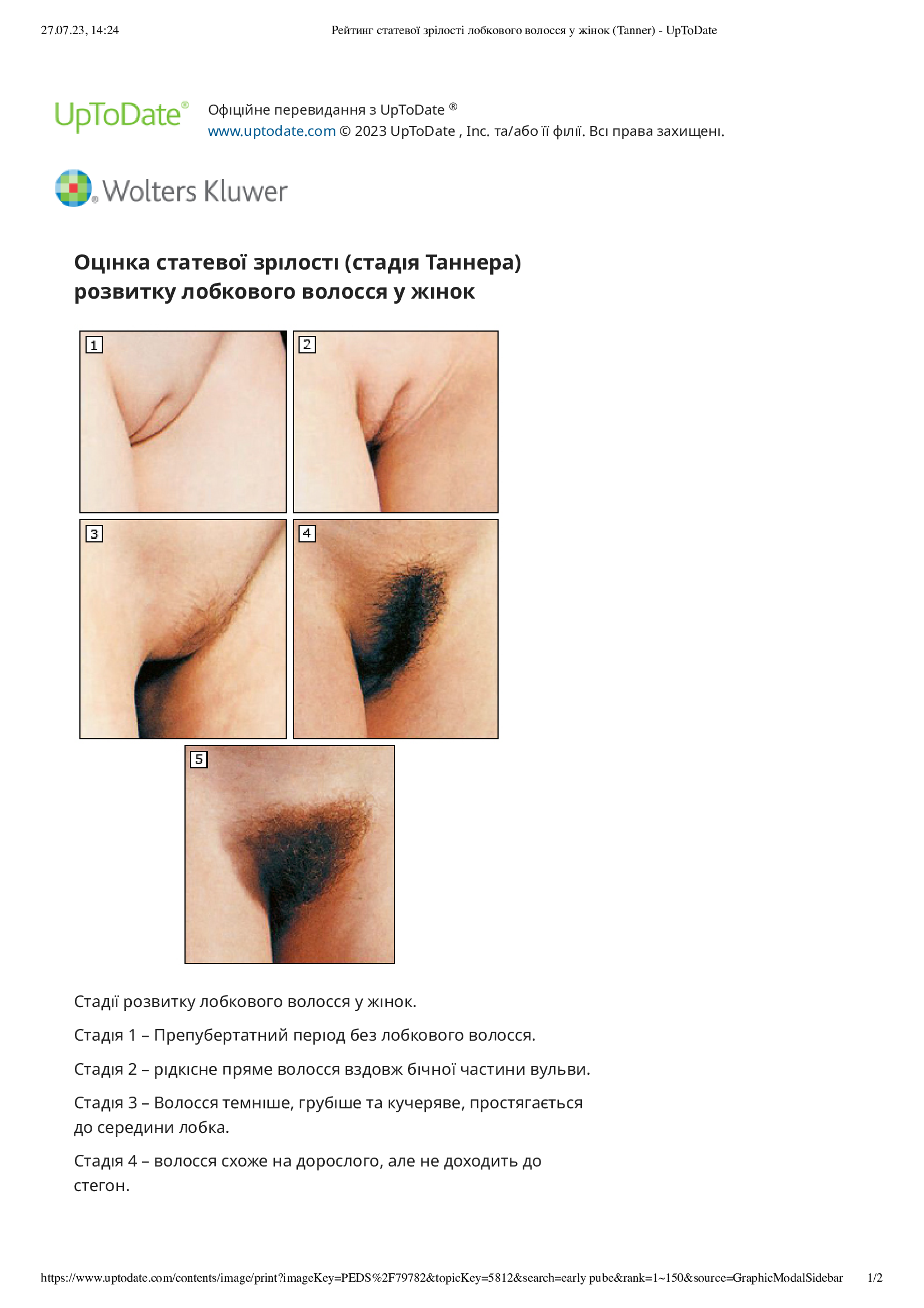
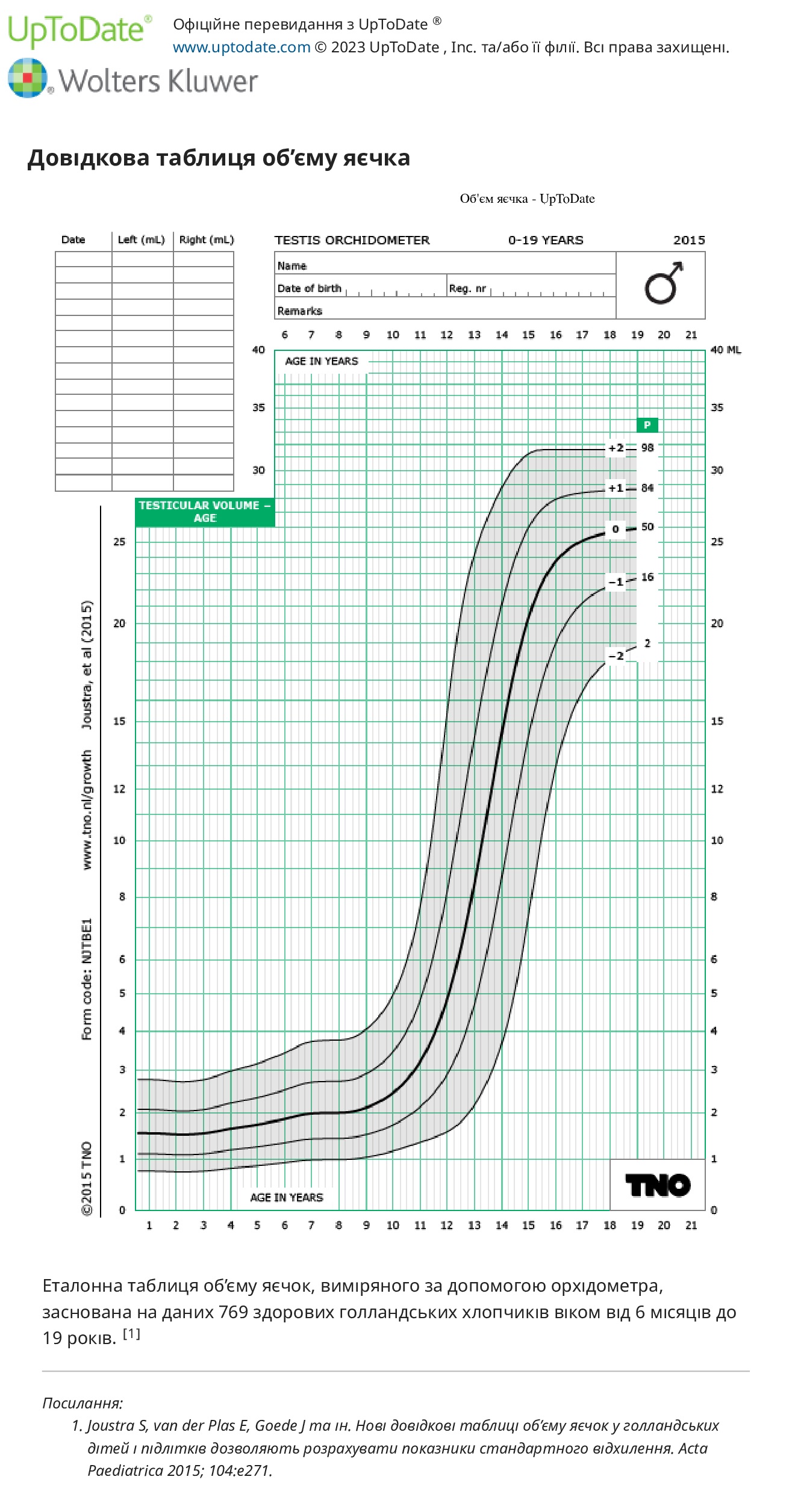
У жінок слід оцінити діаметр залозистої тканини молочної залози (шляхом прямої пальпації, включаючи компресію для диференціації від жирової тканини, якщо це виправдано) і сосково-ареолярного комплексу. У чоловіків вимірюють об’єм яєчок. Розмір статевого члена (розтягнута довжина неерегованого статевого члена, вимірювання від лобкової кістки до верхівки головки, за винятком крайньої плоті) рідко використовується для моніторингу розвитку статевого дозрівання, оскільки ріст статевого члена не є ранньою подією в період статевого дозрівання, точне вимірювання є складним і може бути незручним для хлопчика-підлітка, а «поріг статевого дозрівання» для довжини розтягнутого статевого члена не такий чіткий, як для об’єму яєчка. Точні вимірювання об’єму яєчка мають вирішальне значення для визначення необхідності подальшого радіологічного або лабораторного дослідження.
Кістковий вік – у пацієнтів із прогресуючим або прогресуючим розвитком вторинних статевих ознак, підтверджених фізичним обстеженням, слід провести оцінку дозрівання скелета за допомогою рентгенографічної оцінки кісткового віку. Кістковий вік може допомогти як у диференціальній діагностиці, так і в оцінці можливого впливу на зріст дорослої людини. Однак у пацієнтів із типовими ознаками, що вказують на ізольовану передчасну телархе або адренархе, визначення кісткового віку може бути необов’язковим, оскільки початкового ретельного клінічного спостереження для прогресування статевого дозрівання, ймовірно, достатньо.
Значне підвищення кісткового віку (більше ніж приблизно 2 стандартні відхилення [SD] за межі хронологічного віку) з більшою ймовірністю вказує або на CPP, або на периферичну передчасність, а не на доброякісний варіант статевого дозрівання. Значно старший кістковий вік, однак, не виключає діагнозу доброякісного пубертатного варіанту. Наприклад, до 30 відсотків дітей із доброякісним передчасним адренархе мають кістковий вік більш ніж на два роки раніше свого хронологічного віку
Початкове лабораторне обстеження — якщо є ознаки прогресуючого розвитку вторинних статевих ознак, необхідне подальше обстеження, щоб визначити причину, чи потрібна терапія і, якщо так, яке лікування є відповідним.
Першим кроком є вимірювання базального лютеїнізуючого гормону (ЛГ), фолікулостимулюючого гормону (ФСГ) і концентрації естрадіолу та/або тестостерону. Результати використовуються для диференціації між CPP і периферичною передчасністю, що потім спрямовує до додаткового тестування
Базальний сироватковий лютеїнізуючий гормон. Хорошим початковим скринінговим тестом для виявлення активації гіпоталамо-гіпофізарно-гонадної осі є вимірювання базальної концентрації ЛГ (ідеально вранці) за допомогою чутливих імунохемілюмінесцентних аналізів із нижньою межею виявлення ≤0,1 мМО/мл. (де mIU = міліміжнародні одиниці). Результати інтерпретуються таким чином:
● Концентрації ЛГ у препубертатному діапазоні (тобто <0,2 мМО/мл) відповідають або периферичному передчасному розвитку, або доброякісному варіанту пубертатного періоду, такому як передчасне телархе.
● Концентрації ЛГ, що перевищують 0,2–0,3 мМО/мл (поріг залежить від використовуваного аналізу), можуть з високою чутливістю та специфічністю ідентифікувати дітей із прогресуючою ХПД.
● Концентрації ЛГ менш інформативні при оцінці дітей з непрогресуючим або періодично прогресуючим передчасним статевим дозріванням. У той час як такі діти зазвичай мають базальні концентрації ЛГ <0,2-0,3 мМО/мл, у деяких дітей рівні можуть бути в ранньому пубертатному діапазоні. Додаткові клінічні характеристики, такі як відсутність прогресування вторинних статевих ознак або низьке співвідношення ЛГ:ФСГ після тесту на стимуляцію гонадотропінами, можуть допомогти відрізнити цих дітей від дітей із прогресуючою ХПП.
Необхідно бути обережним при інтерпретації рівня ЛГ у жінок віком до двох років, оскільки концентрація гонадотропіну може бути підвищеною в цьому віці у зв’язку з «міні-статевим дозріванням дитинства», і на цій фазі розвитку може бути неправильно діагностовано ЦПБ.
Базальний сироватковий фолікулостимулюючий гормон — Базальні концентрації ФСГ мають обмежену діагностичну корисність у відрізненні дітей із ЦРЛ від дітей із доброякісними варіантами пубертатного періоду. Концентрації ФСГ часто вищі у дітей із ХПП порівняно з доброякісними варіантами пубертатного періоду, але між цими групами дітей існує значне збігання. Як і ЛГ, концентрації ФСГ зазвичай пригнічуються у дітей з периферичною передчасністю.
Естрадіол у сироватці крові. Високі концентрації естрадіолу, пов’язані з пригніченням гонадотропінів, зазвичай є ознакою периферичної передчасної зрілості, наприклад, пухлини або кісти яєчника. Більшість імунологічних аналізів естрадіолу, однак, мають погану здатність розрізняти на нижніх межах аналізу між препубертатними та ранніми пубертатними концентраціями. Більш чутливі методи оцінки концентрації естрадіолу, такі як тандемна мас-спектрометрія, краще розрізняють концентрацію естрадіолу в препубертатному та пубертатному періодах і їх слід замовляти виключно. Проте все ще необхідні подальші дослідження для уточнення порогових концентрацій.
Тестостерон у сироватці крові. Рівень тестостерону ідеально вимірювати між 8 та 10 ранку, оскільки нормативні дані ґрунтуються на зразках, отриманих протягом цього періоду часу, і низькі рівні в інший час доби можуть вводити в оману. Підвищені концентрації тестостерону вказують на вироблення тестостерону в яєчках у чоловіків або на вироблення тестостерону в надниркових залозах або екзогенний вплив в обох статей. Високі концентрації, що супроводжуються пригніченням гонадотропінів, зазвичай вказують на периферичну передчасність розвитку. Вимірювання інших надниркових стероїдів (наприклад, дегідроепіандростерон сульфату [DHEAS]) може знадобитися, щоб допомогти розрізнити надниркові та тестикулярні джерела андрогенів.
У дітей із ХПП імунотести на тестостерон не завжди можуть розрізнити концентрацію тестостерону в препубертатному та ранньому пубертатному періодах, але методи тандемної мас-спектроскопії є більш дискримінаційними (подібно до аналізів естрадіолу, розглянутих вище), тому їх слід замовляти, якщо вони доступні.
Нові підходи. До нових підходів для виявлення випадків прогресуючої ХПД належать ранкові рівні гонадотропіну в сечі та рівні інгібіну B та іризину в сироватці. Ці ранні результати потребують подальшої перевірки, але можуть стати важливою альтернативною діагностичною стратегією в майбутньому.
Подальше лабораторне обстеження. Подальше лабораторне обстеження залежить від результатів зазначених вище обстежень (базальний ЛГ, ФСГ та естроген або тестостерон) і від клінічних характеристик пацієнта:
Концентрації ЛГ у сироватці крові після стимуляції агоністами ГнРГ — у дітей, у яких клінічна картина не узгоджується з початковими дослідженнями (тобто триваюча пубертатна прогресія з базальним ЛГ у препубертатному діапазоні [тобто <0,2 мМО/мл], тест на стимуляцію гонадотропін-рилізинг-гормону (GnRH) може допомогти відрізнити пацієнтів із ХПП від тих із доброякісним пубертатним варіантом. Цей тест складається з вимірювання концентрації ЛГ у сироватці крові до та після введення гонадоліберіну. Агоніст GnRH можна використовувати замість GnRH, оскільки одноразова доза агоніста GnRH має початковий стимулюючий ефект на гіпоталамо-гіпофізарно-гонадну вісь; ця альтернатива особливо зручна, коли GnRH недоступний (як це має місце в Сполучених Штатах).
Загальний протокол такий:
● На початковому рівні береться зразок крові на ЛГ, ФСГ і або естрадіол у жінок, або тестостерон у чоловіків.
● Потім дитині дають одноразову дозу GnRH у дозі 100 мкг або агоніст GnRH леупроліду ацетат у дозі 20 мкг/кг.
● ЛГ вимірюється через 30-40 хвилин після прийому ГнРГ або через 60 хвилин після прийому агоніста ГнРГ. Інші протоколи передбачають відбір проб кожні 30 хвилин протягом двох годин або тестування естрадіолу чи тестостерону через 24 години.
Результати інтерпретуються таким чином:
● Піковий стимульований ЛГ – оптимальне граничне значення пікового стимульованого ЛГ для виявлення дітей із ЦПБ не встановлено та дещо відрізняється в різних аналізах. Для більшості аналізів ЛГ значення від 3,3 до 5 мМО/мл визначає верхню межу норми для значень стимульованого ЛГ у дітей препубертатного віку. Стимульовані концентрації ЛГ вище цього нормального діапазону вказують на CPP.
● Пікове стимульоване співвідношення ЛГ:ФСГ – Діти з прогресуючою ХПД, як правило, мають більш помітне підвищення ЛГ після стимуляції та вищі пікові співвідношення ЛГ:ФСГ порівняно з тими, у кого передчасне статеве дозрівання не прогресує або періодично прогресує. Хоча чіткий діагностичний поріг не був чітко визначений, пікове співвідношення ЛГ:ФСГ >0,66 зазвичай спостерігається при ХПД, тоді як співвідношення <0,66 свідчить про непрогресуюче передчасне статеве дозрівання.
● Стимульований естрадіол/тестостерон – Діти з прогресуючою ЦРР, як правило, мають вищі стимульовані концентрації естрадіолу та тестостерону в сироватці крові при вимірюванні через 24 години після введення GnRH або агоніста GnRH. Однак недоліком необхідності проведення венепункції протягом двох днів поспіль, а також відсутністю послідовних опублікованих діагностичних порогів обмежує клінічну корисність цих вимірювань.

Як і з базальними рівнями ЛГ, необхідно бути обережним при інтерпретації результатів тесту на стимуляцію ГнРГ у жінок віком до двох років, оскільки і базальний, і стимульований рівні ЛГ можуть бути підвищені як частина нормальних гормональних змін, пов’язаних із міні-статевим дозріванням. дитинства.
Рівень надниркових стероїдів у сироватці крові. У дітей із передчасним пубархе може знадобитися вимірювання рівня надниркових стероїдів, щоб розрізнити периферичне передчасне адренархе та доброякісне передчасне адренархе. Діти з передчасним адренархе можуть мати помірне підвищення гормонів надниркових залоз, з концентраціями DHEAS від 40 до 135 мкг/дл (1,1 до 3,7 мікромоль/л), а рівень тестостерону ≤35 нг/дл (1,2 нмоль/л) [135) Концентрації, що перевищують ці порогові значення, вимагають подальшого дослідження причин периферичного передчасного розвитку, таких як некласична вроджена гіперплазія надниркових залоз і вірилізуючі пухлини надниркових залоз. Значення 17-гідроксипрогестерону (17-OHP) рано вранці >200 нг/дл (6 нмоль/л) має високу чутливість і специфічність щодо некласичної вродженої гіперплазії надниркових залоз, вторинної до дефіциту 21-гідроксилази [136-138], хоча адренокортикотропний Для підтвердження діагнозу необхідний стимуляційний тест на гормон (АКТГ). 17-OHP >1500 нг/дл (45 нмоль/л) є по суті діагностичним для некласичної вродженої гіперплазії надниркових залоз. Навпаки, помірно підвищений 17-OHP між 115 і 200 нг/дл (4,1-6,0 нмоль) більше відповідає діагнозу доброякісного передчасного адренархе.
Інші біохімічні тести — Рівень хоріонічного гонадотропіну людини (ХГЛ) можна виміряти у чоловіків, щоб оцінити можливість пухлини, що секретує ХГЛ, що призводить до периферичного передчасного розвитку. Якщо пухлина виявлена в передньому середостінні, слід провести каріотип для оцінки синдрому Клайнфельтера через його асоціацію з герміномою середостіння. Концентрацію тиреотропного гормону (ТТГ) слід виміряти, якщо є підозра на хронічний первинний гіпотиреоз як основну причину передчасного статевого розвитку.
Візуалізація.
Діти з центральним передчасним статевим дозріванням
● МРТ головного мозку – показання до проведення МРТ головного мозку з контрастним підсиленням залежать від характеристик пацієнта, які передбачають ризик аномалій ЦНС
• Чоловіки – для всіх чоловіків із ХПП (тобто з початком <9 років) виконайте МРТ через відносно високу частоту аномалій ЦНС.
• Жінки. Для жінок із ЦПН наш підхід до візуалізації залежить від віку початку захворювання:
- Початок <6 років – Виконайте МРТ через відносно високу частоту аномалій ЦНС у цій віковій групі.
- Початок між шістьма і сімома роками – чи потрібно регулярно проводити МРТ для цієї групи, менш ясно, оскільки дані суперечливі щодо ризику патології ЦНС.
- Початок у віці від семи до восьми років. Наша звичайна практика полягає в тому, щоб не проводити МРТ особам із нормальним темпом і послідовністю пубертатного розвитку та відсутністю клінічних ознак патології ЦНС, особливо якщо в сімейному анамнезі є ранній початок пубертатного віку.
● УЗД органів малому тазу. Ультразвукове дослідження органів малого таза може бути корисним допоміжним дослідженням, яке допоможе відрізнити ЦПЗ від доброякісних варіантів пубертатного періоду, особливо коли оцінка залишається сумнівною. Жінки з CPP мають більший об’єм матки та яєчників порівняно з жінками, які перебувають у препубертатному віці або з передчасним телархе. Запропоновано діагностичні пороги об’ємів матки та яєчників; однак вони є змінними, і деякі дослідження показали, що існує значне збігання між пацієнтами з та без CPP.
Діти з периферичним передчасним дозріванням
● Жінкам із прогресуючою периферичним передчасним дозріванням слід провести ультразвукове дослідження органів малого таза, щоб визначити наявність кісти або пухлини яєчника. Як зазначалося вище, наявність нормального УЗД яєчників не виключає діагноз функціональної кісти яєчника, оскільки кіста могла регресувати до моменту дослідження.
● Ультразвукове дослідження яєчок, особливо якщо вони мають асиметричний розмір, слід проводити у чоловіків з периферичною передчасністю, щоб оцінити можливість пухлини з клітин Лейдіга.
● У жінок і чоловіків периферична передчасна зрілість і прогресуюча вірилізація та/або помітно підвищені сироваткові надниркові андрогени (наприклад, DHEAS) іноді спричинені пухлиною надниркових залоз. Якщо інші діагнози, такі як вроджена гіперплазія надниркових залоз та екзогенний вплив андрогенів або тестостерону, були виключені, таким пацієнтам слід зробити ультразвукове дослідження або комп’ютерну томографію (КТ) надниркових залоз.
ДЖЕРЕЛО: https://www.uptodate.com/