Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги цукровий діабет 2 типу у дорослих (скорочено)
Дата публікації: 08.04.2024
Автори: Редакція платформи «Аксемедін» , Міністерство охорони здоров'я України
Ключові слова: МОЗ України, цукровий діабет 2 типу, уніфікований протокол

За даними 10-го видання Атласу діабету 2021 (IDF Diabetes Atlas 2021) кількість осіб з ЦД у світі зросла до 537 млн, з них понад 90% – з ЦД 2, що вказує на пандемічний характер його поширення.Очікується, що в найближчі роки динаміка епідемії ЦД 2 типу зазнає ще більших змін внаслідок зростання поширеності ожиріння, старіння населення та пандемії інфекційних захворювань, таких як коронавірусна хвороба (COVID19). Поширеність ЦД 2 типу зросла в усіх регіонах світу протягом останніх десятиліть. Згідно з даними Global Burden of Disease (GBD) у 2019 році стандартизована за віком глобальна поширеність ЦД 2 типу становила приблизно 6,0% у чоловіків і 5,0% у жінок. Захворюваність на ЦД2 зростає з віком, хвороба найчастіше виникає у віці від 55 до 59 років. Із зростанням епідемії ожиріння очікується, що відбуватиметься збільшення частоти ЦД2 серед молодших вікових груп. ІІ.
ЗАГАЛЬНА ЧАСТИНА
Цукровий діабет – це група метаболічних захворювань, що характеризується гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. Хронічна гіперглікемія при ЦД супроводжується ураженням, дисфункцією або недостатністю різних органів та систем, зокрема очей, нирок, нервової системи, серця та кровоносних судин. ЦД 2 типу (ЦД2) – це порушення вуглеводного обміну, спричинене переважною інсулінорезистентністю та відносною інсуліновою недостатністю або з переважним дефектом секреції інсуліну з інсулінорезистентністю. Особи з ЦД мають більш високий ризик розвитку серцево-судинних захворювань (ССЗ), ураження нервів, нирок і очей. Особливо високий ризик у людей з ЦД2, які мають надмірну масу тіла, курять або яким властива гіподинамія. Ризик розвитку будь-яких ускладнень значно знижується шляхом контролю та відповідної корекції рівня глюкози в крові та артеріального тиску (АТ), а також дотримання правил здорового харчування і виконання регулярних фізичних навантажень. Раннє виявлення та лікування ЦД2 сприятиме запобіганню прогресування захворювання та розвитку ускладнень. Лікарем загальної практики – сімейним лікарем проводяться основні заходи щодо профілактики, виявлення, лікування (цукрознижувальна терапія за виключенням інєкційної) та спостереження пацієнтів з ЦД2. За наявності показань до інсулінотерапії, 9 тяжкому перебігу ЦД2, наявності ускладнень, пов’язаних з ЦД, розвитку ЦД у вагітних – лікарем загальної практики-сімейним лікарем проводиться роз’яснення, та пацієнт з метою поглибленого обстеження та корекції терапії, направляється до установ, що надають спеціалізовану медичну допомогу.
Перегляньте записи заходів, що пройшли в межах Ukrainian Endocrinology Week: на межі комфорту та ефективності
ІІІ. ОСНОВНА ЧАСТИНА 1. Первинна медична допомога
1) Профілактика
Доведено, що надлишкова маса тіла, недостатня фізична активність, тютюнокуріння, зловживання алкоголем, підвищений рівень тригліцеридів та/або низький рівень концентрації холестерину ЛПВЩ, високий АТ та інші супутні захворювання мають негативний вплив на розвиток ЦД2 та є факторами ризику, що піддаються корекції за допомогою модифікації способу життя та призначення відповідної терапії. Постійний перегляд наявності факторів ризику у прикріпленого населення сприяє виявленню пацієнтів, які потребують більшої уваги для досягнення позитивних результатів та профілактики розвитку ЦД2 і прогресування його ускладнень. Обговорення пацієнтом важливості усунення факторів ризику під час кожного візиту є основою успішної профілактики. Необхідні дії Обов’язкові Проводити виявлення пацієнтів, які мають ризик розвитку ЦД за допомогою тесту на ризик розвитку ЦД, наведеному у додатку 2 цього УКПМД. Проводити обстеження пацієнтів, у яких відсутні симптоми, та які відповідають критеріям тестування на предіабет/ЦД2, наведених у пункті 1 розділу IV цього УКПМД, з метою раннього виявлення ЦД2. Рекомендувати заходи щодо зміни способу життя пацієнтам з будь-яким рівнем ризику розвитку ЦД2 та/або з порушеною толерантністю до глюкози або порушеною глікемією натще відповідно до інформації, наведеної у додатках 1 та 4 до цього УКПМД. Проводити лікування супутніх захворювань у всіх пацієнтів з ризиком розвитку ЦД2 (синдром полікістозних яєчників, ССЗ, порушення ліпідного обміну, ожиріння, АГ тощо). Бажані Проведення освітніх та профілактичних заходів серед населення щодо дотримання здорового способу життя та попередження факторів ризику ЦД2.
2) Діагностика
Класичними симптомами діабету є спрага, полідипсія (підвищене споживання води), поліурія (збільшення діурезу) і зміна маси тіла. Водночас пацієнти з ЦД2 часто не мають жодних скарг. ЦД2 визначається як прогресуюча втрата адекватної секреції інсуліну β-клітинами, часто на тлі інсулінорезистентності.
Скринінг та тестування на предіабет та ЦД2 у дорослих без симптомів.
Предіабет – це стан, при якому рівні глюкози крові не відповідають критеріям діабету, але зависокі, щоб вважати їх нормальними. У пацієнта встановлюється предіабет у разі порушення глікемії натще та/або порушення толерантності до глюкози та/або показників НbA1с 5,7-6,4%.
Предіабет слід розглядати як підвищений ризик ЦД та ССЗ. Предіабет асоціюється з ожирінням (особливо абдомінальним або вісцеральним ожирінням), дисліпідемією з високим рівнем тригліцеридів та/або низьким рівнем холестерину ЛПВЩ і гіпертонічною хворобою. Таблиця 1.
|
Глюкоза плазми натще |
Глюкоза плазми натще 5,6-6,9 ммоль/л |
|
або |
|
|
Глюкоза через 2 години після ПГТТ із 75 г глюкози |
7,8-11,0 ммоль/л |
|
або |
|
|
HbA1c |
5,7-6,4% |
Тестування на предіабет/ЦД2 слід розглянути в осіб, у яких відсутні симптоми, та які відповідають критеріям, наведеним у таблиці 2.
|
1. Тестування слід розглядати у дорослих із надмірною вагою або ожирінням (ІМТ ≥ 25 кг/м2 або ≥ 23 кг/м2 у азіатів), які мають один або декілька з наступних факторів ризику:
|
|
2. Пацієнтів з предіабетом (НbA1c ≥ 5,7%, порушенням глікемії натще чи порушенням толерантності до вуглеводів) слід тестувати щорічно. |
|
3. Жінки, у яких був діагностований гестаційний діабет, повинні проходити тестування кожні 3 роки протягом усього життя. |
|
4. Для усіх інших пацієнтів тестування слід розпочинати у віці 35 років |
|
5. Якщо результати нормальні, тестування слід повторювати з інтервалом мінімум 3 роки з урахуванням можливості його зменшення в разі погіршення факторів ризику. |
|
6. У пацієнтів з ВІЛ. |
Для тестування на предіабет та ЦД2 рівноцінно підходять дослідження глюкози плазми натще, глюкози через 2 години після навантаження 75 г глюкози під час ПТТГ та НbA1с. У пацієнтів з предіабетом та ЦД2 потрібно діагностувати та лікувати фактори ризику ССЗ.
2) Критерії діагностики цукрового діабету
|
ГПН ≥126 мг/дл (7,0 ммоль/л). Голодування визначається як відсутність споживання калорій принаймні 8 год.* |
|
або |
|
2-годинна ПГ ≥200 мг / дл (11,1 ммоль/л) під час ПГТТ. Тест слід проводити з використанням глюкозного навантаження, що містить еквівалент 75 г безводної глюкози, розчиненої у воді |
|
або |
|
НвA1C ≥6,5% (48 ммоль/моль) |
|
або |
|
У пацієнта з класичними симптомами гіперглікемії або гіперглікемічного кризу випадкова концентрація глюкози в плазмі ≥200 мг / дл (11,1 ммоль/л). |
*За відсутності однозначної гіперглікемії діагностика вимагає двох відхилених від норми результатів тесту з тієї ж проби або з двох окремих тестових зразків. NB! Для встановлення діагнозу цукровий діабет НЕ ВИКОРИСТОВУВАТИ якк вимірювальний прилад портативні глюкометри та тест смужки. У дорослих осіб без традиційних факторів ризику ЦД2, з нетиповим перебігом та/або молодшого віку слід розглянути можливість визначення діабетичних автоантитіл (до декарбоксилази глутамінової кислоти 65 (GAD); до тирозин-фосфатази острівцевого антигену 2 (AІ2); до інсуліну (ІAA); до βклітинного спеціифічного цинкового транспортеру 8 (ZnT8)), щоб виключити діагноз ЦД 1 типу, зокрема латентного автоімунного діабету дорослих (LADA), якому притаманні ознаки ЦД2. Також слід виключити інші специфічні типи діабету, зокрема панкреатогенний, моногенний (MODY), посттрансплантаційний, пов’язаний з муковісцидозом та ін. Найбільш поширеним серед них є панкреатогенний діабет (або діабет 3c типу), відмінною рисою якого є паралельна екзокринна недостатність підшлункової залози (згідно з тестом моноклональної фекальної еластази 1 або тести прямої функції), патологічна візуалізація підшлункової залози (ендоскопічне ультразвукове дослідження, МРТ, комп’ютерна томографія) та відсутність автоімунітету, пов’язаного з ЦД 1 типу.
3) Скринінг та діагностика гестаційного цукрового діабету (ГЦД) ГЦД несе ризик для матері, плоду та новонародженого. Тест на недіагностований предіабет та діабет під час першого пренатального відвідування пацієнтів з факторами ризику за допомогою стандартних діагностичних критеріїв. Тест на ГЦД проводиться на 24-28 тижнях вагітності у жінок, у яких раніше не було виявлено цукрового діабету. У жінок із ГЦД проводиться тест на предіабет або діабет на 4-12 тижнях після пологів за допомогою 75-грамового тесту на толерантність до глюкози та відповідні клінічні діагностичні критерії невагітності. Жінки з ГЦД в анамнезі повинні протягом усього життя проходити скринінг на розвиток діабету або предіабету принаймні кожні 3 роки. Діагностика ГЦД може бути виконана за допомогою будь-якої з двох стратегій:
|
Однокрокова стратегія Виконайте 75-грамовий тест на толерантність до глюкози (75-г ПТТГ) із вимірюванням рівня глюкози у плазмі крові натще та через 1 та 2 год, у жінок на 24-28 тижні вагітності, яким раніше не було діагностовано цукровий діабет. ПТТГ слід проводити вранці після нічного голодування щонайменше 8 год. Діагноз ГЦД встановлюється, якщо будь-яке з наступних значень глюкози в плазмі досягнуто або перевищено: Натще: 92 мг/дл (5,1 ммоль/л) 1 год: 180 мг/дл (10,0 ммоль/л) 2 год: 153 мг/дл (8,5 ммоль/л) |
|
Двокрокова стратегія Крок 1: Виконайте тест з навантаженням глюкозою 50 г (не натще) з вимірюванням рівня глюкози в плазмі крові через 1 год, у жінок на 24-28 тижні вагітності, яким раніше не було діагностовано цукровий діабет. Якщо рівень глюкози в плазмі крові, виміряний через 1 год після навантаження, становить ≥ 130, 135 або 140 мг/дл (відповідно 7,2, 7,5 або 7,8 ммоль/л), виконайте 100-грамовий тест на толерантність до глюкози (100-г ПТТГ). Крок 2: 100-г ПТТГ слід виконувати натще. Діагноз ГЦД встановлюється, якщо принаймні два* з наступних чотирьох рівнів глюкози в плазмі крові (виміряні натщесерце і 1, 2, 3 год під час ПТТГ) є або перевищують показник (критерії Карпентера-Кустана): Натще: 95 мг/дл (5,3 ммоль/л) 1 год: 180 мг/дл (10,0 ммоль/л) 2 год: 155 мг/дл (8,6 ммоль/л) 3 год: 140 мг/дл (7,8 ммоль/л) |
|
*Одне підвищене значення можна використати для діагностики. |
Лікування
1) Цілі терапії, які необхідно досягти при лікуванні ЦД2 HbA1c <7,0% (53 ммоль/моль)
|
HbA1c |
<7,0% (53 ммоль/моль)*# |
|
Глюкоза плазми перед їдою |
80-130 мг/дл* (4,4-7,2 ммоль/л) |
|
Пік глюкози в плазмі після їди |
<180 мг/дл* (10,0 ммоль/л) |
|
Час у цільовому діапазоні понад 70% |
цільовий показник 70-180 мг/дл (3,9-10,0 ммоль/л) |
|
Час менше цільового діапазону менше 5% |
<70 мг/дл (3,9 ммоль/л) менше 4% <54 мг/дл (3,0 ммоль/л) менше 1% |
|
*Більш-менш суворі цілі глікемії можуть бути прийнятними для окремих пацієнтів. Цілі повинні бути індивідуалізовані на основі тривалості діабету, віку/очікуваної тривалості життя, супутніх захворювань, відомих ССЗ або поширених мікросудинних ускладнень, неусвідомлення про гіпоглікемії та індивідуальних міркувань пацієнта. †Глюкоза після їди може бути цільовою, якщо цілі HbA1c не досягаються, незважаючи на досягнення цілей глюкози до їди. Вимірювання рівня глюкози після їди слід проводити через 1-2 години після початку прийому їжі, як правило, пікового рівня у пацієнтів з цукровим діабетом. |
|
2) Особливості призначення фармакотерапії при ЦД2
Пероральна цукрознижувальна терапія
При виборі індивідуального цільового рівня HbA1c в першу чергу слід враховувати: вік пацієнта; очікувану тривалість життя; наявність тяжких ускладнень; ризик розвитку тяжкої гіпоглікемії. Пацієнт-орієнтований підхід при виборі препаратів для медикаментозної терапії враховує наявність супутніх захворювань (атеросклеротичні серцевосудинні захворювання (АСССЗ), серцева недостатність (СН), хронічна хвороба нирок (ХХН), ризик гіпоглікемії, вплив на масу тіла, ризик побічних ефектів і користь для пацієнта.
Метформін. Через ефективність у зниженні рівня HbA1c, мінімальний ризик гіпоглікемії при застосуванні як монотерапії, нейтральність щодо маси тіла з потенціалом помірної втрати ваги, зниження серцево-судинного ризику, безпеку, метформін традиційно рекомендований як цукрознижувальна терапія першого ряду для лікування ЦД2. Оскільки метформін пов’язаний із дефіцитом вітаміну В12, тому періодичне визначення рівня вітаміну В12 слід розглядати у пацієнтів, які приймають метформін, особливо у тих, хто страждає на анемію або периферичною нейропатією
Інгібітори НЗКТГ2 – це пероральні препарати, які знижують рівень глюкози в плазмі шляхом посилення екскреції глюкози з сечею. Вони мають середню та високу глікемічну ефективність із нижчою глікемічною ефективністю при нижчій розрахунковій ШКФ. Дослідження серцево-ниркових наслідків 21 продемонстрували їхню ефективність у зниженні ризику складних серйозних серцево-судинних подій, серцево-судинної смерті, інфаркту міокарда, смертності від усіх причин госпіталізації з приводу серцевої недостатності, покращення ниркових наслідків в осіб із ЦД2 зі встановленим/високим ризиком ССЗ.
Агоністи рецепторів ГПП-1 посилюють глюкозозалежну секрецію інсуліну та пригнічення глюкагону, уповільнюють випорожнення шлунка, запобігають підвищенню глікемії після прийому їжі та знижують апетит, споживання енергії та масу тіла. Окрім покращення рівня HbA1c специфічні агоністи рецепторів ГПП1 також були схвалені для зниження ризику складних серйозних серцевосудинних подій у дорослих із ЦД2 з наявними ССЗ або кількома факторами ризику ССЗ. При призначенні пацієнтам з ожирінням дозволяють очікувати додатковий ефект у вигляді зниження маси тіла.
Інгібітори дипептидилпептидази 4 пригнічують ферментативну інактивацію ендогенних гормонів інкретину, що призводить до глюкозозалежного вивільнення інсуліну та зниження секреції глюкагону. Вони мають помірну цукрознижувальну ефективність і нейтральний вплив на масу тіла, добре переносяться з мінімальним ризиком гіпоглікемії.
Препарати сульфонілсечовини мають високу цукрознижувальну ефективність. Однак через їхню глюкозонезалежну стимуляцію секреції інсуліну вони асоціюються з підвищеним ризиком гіпоглікемії, збільшенням ваги та зменшенням бета-клітинної функції. Із застереженням призначаються пацієнтам із ССЗ, когнітивними порушеннями, схильністю до гіпоглікемічних реакцій. Слід проінформувати пацієнта, що при використанні стимуляторів секреції інсуліну, особливо, у випадку порушення функції нирок, можливий ризик розвитку гіпоглікемії.
Тіазолідиндіони підвищують чутливість до інсуліну та мають високу цукрознижувальну ефективність. Водночас не рекомендується починати і не продовжувати прийом тіазолідиндіонів особам з серцевою недостатністю, або тим, хто має високий ризик переломів.
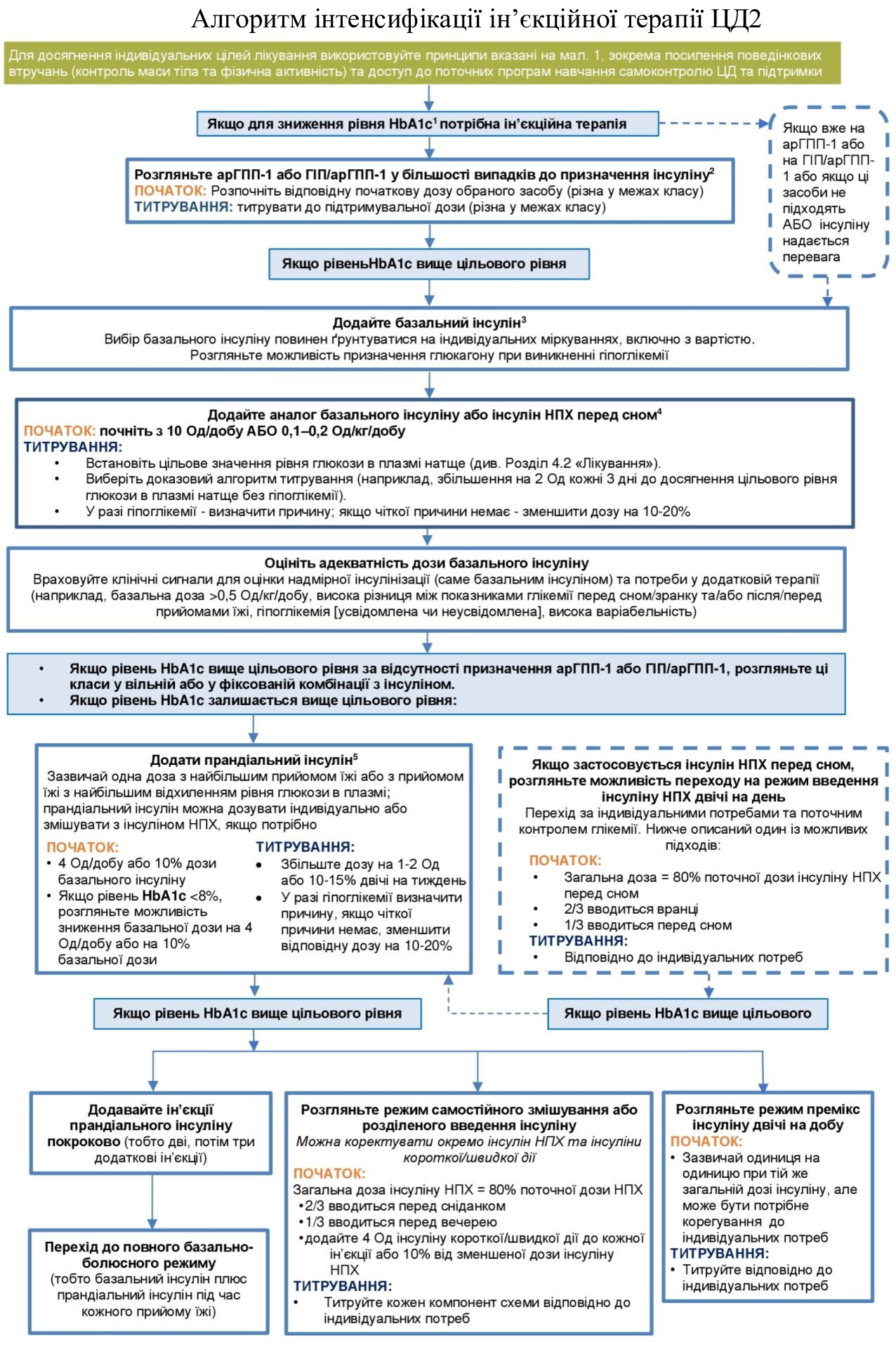
Ін’єкційна терапія
У багатьох пацієнтів досягнення і підтримка індивідуальних цілей контролю глікемії часто вимагає інтенсифікації цукрознижувальної терапії, яку не слід відкладати. Спільне прийняття рішень є важливим у дискусіях щодо інтенсифікації лікування. Для більш швидкого досягнення глікемічних цілей у пацієнтів з рівнем HbA1с на 1,5-2,0% вище індивідуального цільового використовують ініціальну комбіновану терапію. Включення в терапію ін’єкційних ЛЗ з високою цукрознижувальною активністю і органопротекторними властивостями дозволяє оптимізувати терапію шляхом скасвання ЛЗ, здатних підвищувати ризик гіпоглікемії. Інтенсифікація лікування відображає адаптацію режиму цукрознижувальної терапії до індивідуалізованих цілей лікування.
Гестаційний ЦД
ГЦД визначають як будь-який ступінь непереносимості глюкози, який був вперше визначений під час вагітності, незалежно від ступеня гіперглікемії. Тривала епідемія ожиріння та діабету призвела до збільшення рівня ЦД 2 у жінок репродуктивного віку зі збільшенням кількості вагітних із недіагностованим ЦД 2 на ранніх термінах вагітності. Через кількість вагітних жінок з недіагностованим ЦД 2 доцільно тестувати жінок з факторами ризику ЦД 2 (таблиця 2) під час їх первинного пренатального візиту, використовуючи стандартні діагностичні критерії (таблиця 3). ГЦД часто вказує на основну дисфункцію β-клітин, що призводить до помітного підвищеного ризику подальшого розвитку діабету, як правило, але не завжди діабету 2 типу, у матері після пологів. Жінкам, у яких діагностовано ГЦД, слід протягом усього життя проходити скринінг на предіабет, щоб своєчасно розпочати заходи для зменшення ризику розвитку діабету, при діабеті 2 типу - почати лікування якомога раніше. Жінки з ГЦД в анамнезі, у яких виявлено предіабет, повинні отримувати інтенсивні втручання щодо способу життя та/або метформін для профілактики діабету. Зміна способу життя може бути достатнім для лікування жінок з ГЦД; за необхідності слід додавати інсулін для досягнення глікемічних цілей. Для лікування гіперглікемії при ГЦД найкращий препаратом є інсулін; метформін та глібурид не слід застосовувати як засоби першої лінії, оскільки обидва проходять через трансплацентарний бар’єр. При застосуванні метформіну для лікування синдрому полікістозних яєчників та індукції овуляції, його прийом слід припинити до кінця першого триместру.
Метаболічна хірургія
Хірургічні процедури для лікування ожиріння, які часто називають баріатричною хірургією, хірургією зниження маси тіла або метаболічною хірургією, сприяють значній і тривалій втраті маси тіла та покращенню перебігу ЦД2. Доведено, що метаболічна хірургія забезпечує кращий контроль глікемії та зниження ризику серцево-судинних захворювань у пацієнтів з ЦД2 та ожирінням порівняно з нехірургічним лікуванням. На додаток до покращення глікемії метаболічна хірургія знижує частоту мікросудинних захворювань, покращує якість життя, знижує ризик раку та покращує фактори ризику серцево-судинних захворювань і довгострокових серцево-судинних подій. Метаболічна хірургія є рекомендованим варіантом для лікування діабету 2 типу у пацієнтів з ІМТ ≥40 кг/м2 (ІМТ ≥ 37,5 кг/м2 в азіатській расі) та у дорослих з ІМТ 35,0–39,9 кг/м2 (32,5–37,4 кг/м2 в азіатській расі), які не досягли стійкої втрати маси тіла та покращення перебігу супутніх захворювань (включаючи гіперглікемію) за допомогою нехірургічних методів. 28 Метаболічні хірургічні втручання слід проводити у ЗОЗ, які мають досвід у лікуванні ожиріння, діабету та шлунково-кишкових операцій. Пацієнтів, яким планують провести метаболічне хірургічне втручання, слід проконсультувати у психолога, за необхідністю у психіатра, обговорити також соціальні обставини, які потенційно можуть вплинути на результати операції. Пацієнти, які перенесли метаболічну операцію, повинні отримувати тривалу медичну та соціальну підтримку, регулярний моніторинг харчування та метаболічного стану. Серйозні ускладнення виникають у 2–6% пацієнтів, яким проводять метаболічну хірургію. Незначні ускладнення та необхідність повторного оперативного втручання виникають у 15% випадків. Крім післяопераційного періоду, довгострокові ризики включають дефіцит вітамінів і мінералів, анемію, остеопороз, демпінг-синдром і тяжку гіпоглікемію.
3. Хронічні ускладнення ЦД 2 типу
1) Серцево-судинні захворювання Пацієнтам з ЦД2 та супутніми ССЗ надається відповідна медична допомога згідно з чинними галузевими стандартами у сфері охорони здоров’я. Особливості цукрознижуючої терапії при ЦД 2 типу у осіб з ССЗ Пацієнтам з ЦД2, які мають атеросклеротичну серцево-судинну хворобу або встановлену хворобу нирок, рекомендований інгібітор натрій-глюкозного котранспортера 2 (іНЗКТГ2) або агоніст рецептора глюкагоноподібного пептиду 1(арГПП1) як частина комплексного зниження ризику ССЗ та/або цукрознижувальних схем. Пацієнтам з ЦД2 та встановленим АСССЗ, множинними факторами ризику АСССЗ або діабетичним захворюванням нирок рекомендується інгібітор НЗКТГ2 для зниження ризику серйозних несприятливих серцево-судинних подій та/ або госпіталізація з СН. Пацієнтам з ЦД2 та встановленим АСССЗ або кількома факторами ризику АСССЗ рекомендується арГПП 1 для зниження ризику серйозних несприятливих серцево-судинних подій. У пацієнтів з ЦД2 та встановленим АСССЗ або кількома факторами ризику АСССЗ комбінована терапія іНЗКТГ2 та арГПП1 рекомендована для додаткового зниження ризику несприятливих серцево-судинних та ниркових подій. Пацієнтам з ЦД2 та встановленою СН зі збереженою або зниженою фракцією викиду рекомендується іНЗКТГ2 для зниження ризику погіршення серцевої недостатності та серцево-судинної смерті. Пацієнтам з ЦД2 та встановленою СН зі збереженою або зниженою фракцією викиду рекомендується іНЗКТГ2 для покращення симптомів, фізичних обмежень та якості життя. Пацієнтам з ЦД2 та ХХН з альбумінурією, які лікуються максимальними переносимими дозами інгібіторів АПФ або блокаторів рецепторів ангіотензину 29 (БРА), рекомендується додавання фінеренону для покращення серцевосудинних наслідків та зниження ризику прогресування хронічної хвороби нирок. У пацієнтів з ЦД2 зі стабільною СН можна продовжувати прийом метформіну для зниження рівня глюкози, якщо розрахункова швидкість клубочкової фільтрації залишається >30 мл/хв/1,73 м2, але слід уникати його в нестабільних або госпіталізованих осіб із СН.
2) Хронічна хвороба нирок ХХН – це тривале, прогресуюче погіршення функції нирок, яке визначається стійким (протягом щонайменше 3 місяців) зниженням розрахункової швидкості клубочкової фільтрації (рШКФ) <60 мл/хв/1,73 м 2 та/або альбумінурією (співвідношення альбумін/креатинін, САК ≥30 мг/г). Рекомендації щодо виявлення. При встановленні діагнозу ЦД2 і при кожному щорічному огляді необхідно проводити визначення концентрації альбуміну та креатиніну сечі для розрахунку САК, а також дослідження рШКФ (обчислення за креатинінемією за допомогою формули CKD-EPI; у сумнівних випадках розглянути можливість визначення рШКФ за рівнем цистатину) та проводити їх оцінку. Якщо отримано підвищені показники (за відсутності протеїнурії/ інфекцій сечовивідних шляхів) тест слід повторювати при кожному відвідуванні або принаймні кожні 3-4 місяці і результат вважається підтвердженим, якщо наступний результат САК (з понад двох) також абнормальний. Інші захворювання нирок слід запідозрити за відсутності прогресивної ретинопатії, якщо артеріальний тиск є особливо високим, якщо протеїнурія розвивається раптово, при значній гематурії, при систематичному поганому самопочутті. Важливість виявлення підвищеного рівня екскреції альбуміну слід обговорити з пацієнтом. ХХН при ЦД2 класифікується залежно від причини, категорії зниження рШКФ (G1-5) та за категорією альбумінурії (А1-А3). Стадії 1-2 ХХН визначаються даними високої альбумінурії з рШКФ ≥ 60 мл/хв/1,73 м2 , тоді як стадії 3-5 ХХН визначаються поступово знижуючими діапазонами рШКФ. При підтвердженні діагнозу, САК, креатинін, рШКФ слід вимірювати 1-4 рази на рік (за необхідності частіше) залежно від стадії захворювання. Класифікація хронічної хвороби нирок в залежності від ризиків її прогресування ХХН класифікується на підставі: причини (C) ШКФ (G) Альбумінурії (А) Діапазони альбумінурії
Лабораторне обстеження загалом показано: - кожні 6–12 місяців при ХХН ІІІ стадії; - кожні 3–5 місяців при ХХН IV стадії; - та кожні 1–3 місяці для ХХН V стадії або за показаннями для оцінки симптомів або змін у терапії.
3) Ураження органів зору Діабетична ретинопатія є специфічним мікросудинним ускладненням ЦД2 і є найчастішою причиною нових випадків сліпоти серед дорослих у розвинених країнах. Глаукома, катаракта та інші порушення зору спостерігаються у більш ранньому віці і частіше в осіб з ЦД. 31 Окрім тривалості ЦД, до факторів, що підвищують ризик ретинопатії або пов'язані з нею, належать хронічна гіперглікемія, нефропатія, АГ та дисліпідемія. Вагітність може спричинити прогресування цього хронічного ускладнення. Прояви діабетичної ретинопатії включають мікроаневризми, інтраретинальний крововилив, ексудати, макулярний набряк, макулярну ішемію, неоваскуляризацію, крововилив у склоподібне тіло та тракційне відшарування сітківки. Захворювання може перебігати асимптомно до пізньої стадії захворювання. Рекомендації щодо виявлення. Усі пацієнти з ЦД повинні щорічно проходити розширене офтальмологічне обстеження. Якщо захворювання прогресує або загрожує зору, обстеження потрібно проводити частіше. Вагітні з ЦД повинні проходити обстеження кожен триместр. Симптоми погіршення зору (наприклад, розмитість зору) є показанням для направлення до офтальмолога. Діагностичні обстеження - Дослідження очного дна - Кольорова фотографія очного дна - Флюоресцентна ангіографія - Оптична когерентна томографія Основним методом діагностики є дослідження очного дна. Кольорове фотографування очного дна допомагає визначити ступінь ретинопатії. Флюоресцентна ангіографія використовується для визначення ступеня ретинопатії, розробки плану лікування та моніторингу результатів терапії. Оптична когерентна томографія також корисна для оцінки тяжкості макулярного набряку та ефективності лікування. Необхідно негайно направляти до офтальмолога пацієнтів з будь-яким рівнем макулярного набряку, важкою непроліферативною ретинопатією або будь-якою проліферативною ретинопатією. Рекомендації щодо лікування - Контроль рівня глюкози в крові та АТ - При макулярному набряку і/або проліферативній діабетичній ретинопатії застосовуються інтравітреальні ін'єкції блокаторів росту новостворених судин (Vascular Endothelial Growth Factor) або анти-VEGF, фокальна лазерна фотокоагуляція та/або вітректомія. - При високому ризику ускладнень при непроліферативній ретинопатії використовують лазерну фотокоагуляцію, при проліферативній ретинопатії застосовують препарати анти-VEGF, проводять панретинальну лазерну фотокоагуляцію та за необхідності вітректомію.
4) Нейропатія
Діабетичні нейропатії – це різнорідна група розладів з широким спектром клінічних проявів. Серед уражень периферичної нервової системи найчастіше трапляється діабетична полінейропатія (ДПН), набагато рідше – мононейропатія, 32 радикулопатія, аміотрофія. Несвоєчасна діагностика ДПН разом із відсутністю профілактичного догляду за ногами підвищує ризик травмування через зниження чутливості із небезпекою розвитку синдрому діабетичної стопи. ДПН часто супроводжується вираженим невропатичним болем, що обмежує рухливість, негативно позначається на якості життя, сприяє депресії та соціальній дезадаптації пацієнтів. Діабетична автономна нейропатія (ДАН) проявляється симптомами ураження з боку внутрішніх органів. Частіше трапляються кардіоваскулярна (або автономна нейропатія серця), гастроінтестинальна та урогенітальна форми захворювання. Рекомендації щодо виявлення. Діабетична полінейропатія Усі пацієнти з ЦД2 повинні пройти обстеження щодо ДПН на момент встановлення діагнозу і щонайменше 1 раз на рік після цього. Оцінка дистальної симетричної полінейропатії повинна включати ретельний анамнез та оцінку тактильної (з використанням монофіламенту) або больової чутливості, а також вібраційної чутливості (за допомогою камертона 128 Гц). В діагностично складних випадках рекомендується проведення електронейроміографії. В усіх пацієнтів з ЦД та ДПН слід враховувати можливі інші причини нейропатії, включаючи токсини (алкоголь), нейротоксичні препарати (хіміотерапія), дефіцит вітаміну В12, гіпотиреоз, захворювання нирок, злоякісні утворення (множинна мієлома, бронхогенна карцинома), інфекції (ВІЛ), хронічну запальну демієлінізуючу нейропатію, спадкові нейропатії та васкуліт. Крім того, клінічна картина інших захворювань може супроводжуватись виникненням больового синдрому в нижніх кінцівках (артрози, венозна недостатність, радикулопатії тощо). Усім пацієнтам із ЦД2 та трофічними виразками стоп необхідно провести оцінку виразкових дефектів для виявлення нейропатичних ран. Необхідно пам'ятати, що перенесені раніше травми, оперативні втручання на нижніх кінцівках, гостре порушення мозкового кровообігу, що супроводжуються різним ступенем прояву ураження нервової провідності в нижніх кінцівках, можуть призводити до однобічної зміни чутливості. Слід дотримуватись загальних принципів лікування будь-яких нейропатичних виразок у пацієнтів із ЦД. Діабетична автономна нейропатія. Симптоми та ознаки ДАН слід ретельно виявляти під час збору анамнезу та фізичного обстеження. Основні клінічні прояви включають порушення усвідомлення гіпоглікемії, тахікардію спокою, ортостатичну гіпотензію, гастропарез, закрепи або діарею, нетримання калу, еректильну дисфункцію, нейрогенний сечовий міхур та судомоторну дисфункцію (порушення терморегуляції) з підвищеним або зниженим потовиділенням. У разі наявності у пацієнта тахікардії, лабільного АТ, ортостатичної гіпотонії провести додаткове обстеження щодо діабетичної кардіоваскулярної автономної нейропатії. Розглянути діагноз гастропарезу у пацієнтів з лабільною глікемією, здуттям живота або блюванням, та можливий розвиток ентеропатії у 33 пацієнтів з нез’ясованою, особливо нічною діареєю. Обстежити пацієнта з нез’ясованою проблемою випорожнення сечового міхура на предмет автономної цистопатії. За необхідності направити пацієнта до суміжних фахівців (кардіолога, гастроентеролога, уролога). Рекомендації щодо лікування Діабетична полінейропатія. Специфічного лікування основного пошкодження нерва, окрім покращення контролю глікемії, наразі не існує. Дотримання глікемічних цілей терапії може помірно уповільнити прогресування ДПН при ЦД2, але не зменшує втрату нейронів. Необхідним є усунення чинників ризику, зокрема відмова від вживання алкоголю. Пацієнти з втратою чутливості повинні щодня оглядати стопи з метою виявлення травмувань. Лікування хронічного больового синдрому здійснюється згідно з відповідними галузевими стандартами у сфері охорони здоров’я. Діабетична автономна нейропатія. В основі патогенетичного лікування ДАН лежить максимальне дотримання глікемічних цілей терапії ЦД. Ураження з боку різних органів і систем потребують відповідного лікування згідно з чинними галузевими стандартами у сфері охорони здоров’я При ортостатичній гіпотонії більшість пацієнтів потребують як нефармакологічних (забезпечення адекватного прийому солі, уникнення прийому ліків, що посилюють гіпотонію, використання компресійного одягу), так і фармакологічних заходів. Слід заохочувати фізичну активність. Лікування діабетичного гастропарезу передбачає дотримання режиму харчування з частими прийомами дрібних порцій гомогенної їжі з низьким вмістом клітковини та жиру. Слід розглянути відміну препаратів з несприятливим впливом на перистальтику шлунково-кишкового тракту, включаючи опіоїди, антихолінергічні засоби, трициклічні антидепресанти, арГПП-1 та, можливо, інгібітори ДПП-4. У випадках тяжкого гастропарезу можливе призначення метоклопраміду, домперидону на короткий період у зв‘язку із можливими побічними ефектами, а також електрична стимуляція шлунку. Лікування еректильної дисфункції повинно починатись із корекції способу життя в комбінації з медикаментозними методами. Як і при лікуванні ДПН, втручання при ДАН носять симптоматий характер, проте можуть покращити якість життя пацієнта.
5) Діабетична стопа Виявлення проблем, пов’язаних з діабетичною стопою Структуроване спостереження за стопами проводиться з інтервалом в 1 рік. Перевірка і огляд стоп повинна визначити: стан шкіри; форму і деформацію стоп; взуття; порушення больової і тактильної чутливості; судинне кровопостачання (у тому числі периферичних імпульсів). Для виявлення погіршення сенсорної функції нерва, достатнього для істотного підвищення ризику виразок на ногах, використовується монофіламент 10 г плюс нетравматичний шпильковий укол.
На основі висновків спостереження за стопами, ризик виразок на ногах слід розділити на: низький ризик (нормальне відчуття й пульсація); підвищений ризик (порушення чутливості або відсутність пульсації або інший фактор ризику); високий ризик (порушення сенсорної функції нерва і відсутність пульсації, деформація або шкірні зміни, або попередня виразка). Для пацієнтів з підвищеним ризиком або з високим ризиком ускладнення з боку стоп: оцінити інші фактори, які сприяють ризику, включаючи деформацію, куріння і контроль рівня глюкози в крові; організувати/посилити спеціальні навчальні заходи з догляду за стопами і додатковий огляд; розглянути питання щодо спеціального взуття, в тому числі устілок та ортез, якщо є деформація, мозолі або попередні виразки. Для пацієнтів з виразками стоп: Направити до фахівців з лікування діабетичної стопи впродовж 1-2 днів, якщо немає явної інфекції виразки або навколишньої тканини або негайно, якщо є така інфекція. Застосовувати антибіотики, якщо є будь-яке свідчення про інфікування виразки або навколишніх тканин, і продовжуйте їх у довгостроковій перспективі, якщо інфекція повторюється. Використовувати пов'язки на стопу, забезпечуючи контроль і зміну пов’язки, за необхідності. Видаліть мертву тканину з діабетичної виразки стопи. Розглянути питання щодо використання методів розвантажування (наприклад, контактний підбір) для людей з невропатичними виразками стопи. Не використовувати в рутинному веденні виразок стопи культивовану людську дерму (або еквівалент), гіпербаричну кисневу терапію, або фактори росту. Розглянути можливість забезпечення ефективних навчальних заходів з питань виразок стопи за допомогою графічної візуалізації наслідків погано лікованих виразок стопи у людей з рецидивуючими виразками або попередньою ампутацією. Часто проводити спостереження прогресу загоєння виразки (від щодня до щомісяця ) відповідно до потреб. Якщо виявлено захворювання периферичних судин, звернутися для ранньої оцінки до спеціалізованої команди судинних хірургів. Пацієнтів з підозрюваною або діагностованою остеоартропатією Шарко слід негайно направити до мультидисциплінарної команди з лікування діабетичної стопи.
5. Медична допомога при лактатацидемічній комі
У пацієнтів з ЦД2 внаслідок дефіциту інсуліну та накопичення у крові великої кількості молочної кислоти, що веде до тяжкого ацидозу та втрати свідомості. Основні заходи з лікування цього стану передбачають: 1. Усунення гіповолемії, гіпотензії, корекція порушень мікроциркуляції, анемії, гіпоксії. 2. Корекцію ацидозу шляхом внутрішньовенного крапельного введення натрію гідроарбонату: пацієнтам з тяжкою ацидемією (рН менше 7,1 та рівень бікарбонатів сироватки крові 6 ммоль/л або менше); при менш тяжкому ацидозі (тобто рН від 7,1 до 7,2) у пацієнтів, які також мають тяжке гостре пошкодження нирок (тобто дворазове або більше підвищення рівня креатиніну в сироватці крові або олігурію). Гідрокарбонатна терапія у таких пацієнтів може запобігти необхідності діалізу та покращити виживаність. Натрію гідрокарбонат слід вводити внутрішньовенно болюсно у дозі від 1 до 2 ммоль/кг маси тіла ( 2- 4 мл/кг 4% р-ну). Рівень електролітів (може знизитись концентрація іонізованого калію у сироватці крові) та рН крові слід вимірювати через 30–60 хвилин, а дозу натрію гідроікарбонату можна повторити, якщо тяжкий лактоацидоз (рН менше 7,1) зберігається. 3. У зв'язку з невисокими рівнями глікемії, інсулінотерапія проводиться малими дозами (1-2 ОД/год) в/венно крапельно в поєднанні з інфузією 5 % глюкози. Корекцію дози проводять за загальними правилами лікування пацієнтів в коматозних станах з щогодинним визначенням рівня глікемії. 4. Діаліз може бути ефективним при лікуванні рефрактерного, а також метформінасоційованого лактоацидозу
Щоб дати відповіді на запитання до цього матеріалу та отримати бали,
будь ласка, зареєструйтеся або увійдіть як користувач.
Реєстрація
Вхід
Матеріали з розділу

Клінічні випадки. Киста

Клінічний випадок. Травма плеча

Причиною задишки в американки виявився кол ...

Клінічне завдання. Підвищена втомлюваність ...

Клінічний випадок: Від симптомів до хірург ...

Клінічні протоколи, настанови та стандарти ...


.jpg)
