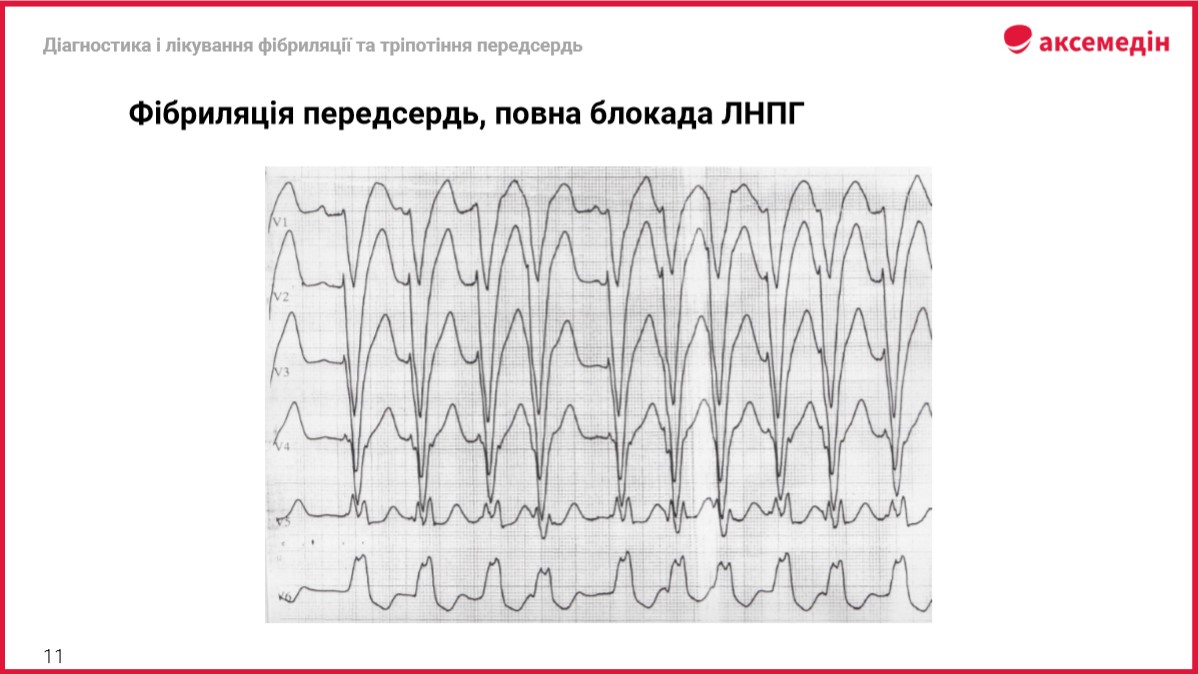
Синхронізована електрична кардіоверсія
Дата публікації: 29.03.2024
Автори: Відкриті джерела , Редакція платформи «Аксемедін»
Ключові слова: фібриляція, тахікардія, кардіоверсія, дефібриляція, тріпотіння
Вступ
Подача постійним струмом (DC) до серця вже давно успішно використовується для повернення аномального серцевого ритму до нормального синусового ритму. У 1775 році Абільдгаард повідомив про використання електрики, щоб спонукати курку та оживити її. Бек був першим лікарем, який використав дефібриляцію постійним струмом на людині для лікування фібриляції шлуночків (VF, vfib) у 14-річної дитини під час кардіохірургії в 1947 році. П’ятнадцять років потому Лоун застосував синхронізовані електрошоки постійного струму до серця, щоб перетворення фібриляції передсердь (AF, afib) і шлуночкової тахікардії (VT, vtach) в нормальний синусовий ритм.
Кардіоверсія визначається як «синхронізований розряд постійного струму і... не стосується дефібриляції шлуночків або фармакологічної реверсії аритмій». Він зазвичай використовується для припинення загрозливої для життя або нестабільної тахікардичної аритмії (нестабільні шлуночкові та надшлуночкові ритми) у пацієнтів, які все ще мають пульс, але гемодинамічно нестабільні. Електричний розряд постійного струму синхронізований із зубцем R або S комплексу QRS. Синхронізація в ранній частині комплексу QRS дозволяє уникнути доставки енергії поблизу вершини зубця Т на поверхневій електрокардіограмі (ЕКГ), що збігається з уразливим періодом для індукції фібриляції шлуночків. Пік зубця Т представляє кінцеву частину рефрактерного стану, коли сусідні серцеві волокна перебувають у різних станах реполяризації.
Дефібриляція належить до несинхронізованого розряду енергії та рекомендована лише для фібриляції шлуночків. Застосовується у пацієнтів із зупинкою серця.
Основні принципи
Тимчасове доставлення електричного струму викликає миттєву деполяризацію більшості серцевих клітин, таким чином дозволяючи синусовому вузлу відновити нормальну роботу кардіостимулятора. За наявності спричиненої реентрі аритмії, такої як пароксизмальна суправентрикулярна тахікардія (ПСВТ) і шлуночкова тахікардія (ШТ), електрична кардіоверсія перериває самовідновлювальний контур і відновлює синусовий ритм. Електрична кардіоверсія набагато менш ефективна при лікуванні аритмії, спричиненої підвищеним автоматизмом (наприклад, тахікардія, спричинена дигіталісом, аритмія, спричинена катехоламінами), оскільки механізм аритмії залишається після припинення аритмії, тому ймовірність її рецидиву.
В цей час для зовнішньої кардіоверсії та дефібриляції використовуються два типи дефібриляторів: монофазний синусоїдальний сигнал (позитивна синусоїда) і двофазний усічений сигнал. У 1997 році для лікування передсердної та шлуночкової аритмії було оцінено низькоенергетичну двофазну форму хвилі з компенсацією імпедансу. Цей дефібрилятор автоматично налаштовується на трансторакальний імпеданс пацієнта, чого немає в монофазних моделях. В цей час на ринку є кілька двофазних пристроїв зі схожою ефективністю.
Недавнє застосування двофазної кардіоверсії показало, що для перетворення аритмії на нормальний синусовий ритм потрібно менше енергії, ніж при монофазній кардіоверсії. Отже, використання двофазної енергії призводить до меншої кількості розрядів, що надаються пацієнту, і меншої кількості наданої енергії. Потенційні переваги включають менше опіків, менше пошкодження тканин і зменшення пошкодження серцевого м’яза, ніж при ударах високої напруги.
Показання
Кардіоверсію можна використовувати для перетворення будь-якої аритмії, яка не відчувається або яка, як відомо, не є постійною.
Зовнішня кардіоверсія
Відповідно до рекомендацій із передового серцевого життєзабезпечення (ACLS), будь-який пацієнт із тахікардією з вузьким або широким комплексом QRS (частота шлуночків >150 ударів на хвилину) який є нестабільним (наприклад, біль у грудях, набряк легенів, запаморочення, гіпотензія), повинен негайно лікувати за допомогою синхронізованої електричної кардіоверсії. Синхронізація із зубцем R або S запобігає доставці розряду під час вразливого періоду серцевої реполяризації, коли може бути викликана фібриляція шлуночків (VF, vfib).
Синхронізовану електричну кардіоверсію також можна використовувати для лікування стабільної шлуночкової тахікардії (VT, vtach), яка не реагує на пробне внутрішньовенне введення ліків. Його також рекомендують для лікування наступних аритмій.
- Надшлуночкова тахікардія (СВТ) внаслідок повторного входу
- Фібриляція передсердь (ФП, фібриляція передсердь)
- Тріпотіння передсердь
- Передсердна тахікардія (AT, atrial tach)
- Мономорфна шлуночкова тахікардія з пульсом
Внутрішня кардіоверсія
Внутрішню кардіоверсію для фібриляції передсердь можна застосовувати у пацієнтів, у яких аритмія стійка до зовнішньої кардіоверсії або ненавмисно викликана під час електрофізіологічного дослідження.
Протипоказання
Кардіоверсія протипоказана при будь-якій безперервній аритмії, оскільки ці ритми повторюються одразу або незабаром після.
Протипоказаннями також є відома тахікардія, пов’язана з токсичністю наперстянки, синусова тахікардія, спричинена різними клінічними станами, і мультифокальна передсердна тахікардія.
Крім того, оскільки пацієнти з фібриляцією передсердь (ФП, фібриляція передсердь) мають ризик утворення тромбів у лівому передсерді, що схиляє їх до підвищеного ризику інсульту, пацієнтам, які не приймають антикоагулянти, не слід проводити кардіоверсію без черезстравохідного ехокардіографічного дослідження, яке може оцінити наявність тромбу лівого передсердя. Навіть пацієнти з фібриляцією передсердь, які отримують оптимальну антикоагулянтну терапію пероральними антикоагулянтами (NOAC), які не є антагоністами вітаміну К, мають низький, але не незначний ризик тромбу в вушку лівого передсердя.
Синхронізовану кардіоверсію також не слід використовувати для лікування фібриляції шлуночків, оскільки кардіовертер може не відчути хвилю QRS і, отже, не вдасться виконати розряд. Синхронізована кардіоверсія також не підходить для лікування шлуночкової тахікардії без пульсу (VT, vtach) або поліморфної (нерегулярної) VT, оскільки вони потребують високоенергетичних, несинхронізованих розрядів (тобто доз дефібриляції). Крім того, кардіоверсія не ефективна для лікування тахікардії з’єднання.
Техніка
Зовнішня кардіоверсія
Необхідно дотримуватися вказівок щодо розширеної кардіологічної (серцево-судинної) підтримки життя (ACLS). Ключовими компонентами підготовки пацієнта є внутрішньовенний доступ, а також безпосередня доступність обладнання для проходження дихальних шляхів, седативних препаратів і пристрою моніторингу кардіовертера/дефібрилятора. Зверніть увагу на наступне:
- Пацієнту необхідно ввести адекватну седацію препаратами короткої дії, такими як мідазолам або пропофол. Крім того, зазвичай використовується опіоїдний анальгетик, наприклад фентаніл. Повинні бути доступні реверсивні агенти, такі як флумазеніл і налоксон.
- Дефібрилятор слід перевести в синхронізований режим, що дозволяє шукати великий зубець R або S. Відбирається надана енергія. Більшість монофазних і двофазних моделей можуть видавати до 360 Дж. Ручне натискання оператором кнопки змушує дефібрилятор розряджати електричний струм, який триває менш як 4 мілісекунд, і дозволяє уникнути вразливого періоду реполяризації серця, коли можна індукувати фібриляцію шлуночків (VF, vfib). Оператор повинен знати про цю коротку затримку, оскільки кардіовертер шукає велике позитивне або негативне відхилення. Якщо відхилення занадто малі для синхронізації дефібрилятора, клініцист може змінити електроди або розмістити їх ближче до грудей або серця пацієнта. Якщо у пацієнта розвивається фібриляція шлуночків, завжди вимикайте синхронізацію, щоб уникнути затримки доставки енергії.
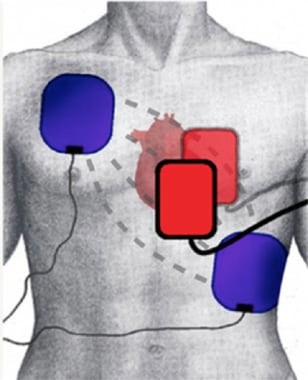
- Існує два варіанти розміщення лопатей на грудній стінці. По-перше, це передньобокова позиція, у якій одне весло розміщене в лівому четвертому або п’ятому міжребер’ї на середній пахвовій лінії; іншу лопатку розміщують праворуч від краю грудини на другому чи третьому міжребер’ї.
- Другий варіант — передньозаднє положення. Одну лопатку розміщують праворуч від грудини, як зазначено вище, а іншу лопатку розміщують між кінчиком лівої лопатки та хребтом. Для забезпечення хорошого контакту зазвичай використовуються провідні гелеві або гелеподібні прокладки, оскільки шкіра може відводити значну частину струму. Навіть за ідеальних обставин лише 10-30% загального струму досягає серця.
- Весла слід щільно притулити до грудної стінки, щоб уникнути утворення дуги та опіків шкіри. Хоча існує ризик отримати шок у разі дотику до пацієнта або носилок, ліжка чи іншого обладнання, з яким контактує пацієнт, існують докази того, що продовжувати контакт з пацієнтом безпечно під час двофазної дефібриляції. Кардіостимулятори та імплантовані кардіовертери-дефібрилятори (ІКД) повинні знаходитися на відстані принаймні 10 см від прямого контакту з лопатями, і ці пристрої слід зрештою перевірити на наявність будь-якої несправності після кардіоверсії. Передньозадній доступ є кращим у пацієнтів з імплантованими пристроями, щоб уникнути шунтування струму до імплантованого пристрою та пошкодження системи.
- Енергетичні потреби для фібриляції передсердь (ФП, фібриляція передсердь) становлять 100-200 джоулів на початку та 360 джоулів для наступних розрядів. Дослідження показало хорошу реакцію на високі енергетичні удари 720 джоулів для лікування резистентної фібриляції передсердь. Двофазні розряди вимагають типового рівня енергії 75 джоулів для корекції фібриляції передсердь. Кардіоверсія фібриляції передсердь, вторинного гіпертиреозу, є успішною в 90%. Лише 25% пацієнтів із фібриляцією передсердь, спричиненою тяжкою мітральною регургітацією, успішно лікуються, і у половини захворювання повертається протягом перших 6 місяців. Тріпотіння передсердь і пароксизмальна суправентрикулярна тахікардія (ПСВТ) вимагають менше енергії: спочатку 50 джоулів, потім 100 джоулів, якщо необхідно. Кардіоверсія шлуночкової тахікардії (VT, vtach) передбачає розряди 50-100 Дж спочатку, а потім 200 Дж, якщо не вдається.
- Для розряду електричним струмом можна використовувати зовнішні лопаті або накладні електроди.
- Тиск на прокладки за допомогою згорнутого рушника може покращити успіх кардіоверсії, забезпечуючи контакт прокладок і мінімізуючи опіки шкіри.
- В особливо складних випадках для досягнення синхронізованої кардіоверсії можна одночасно використовувати два набори електродів і дефібриляторів.
Розташування пластини/подушки для кардіоверсії фібриляції передсердь може відрізнятися, і дані свідчать про те, що розміщення не є критичним фактором успіху конверсії. Однак передньолатеральне розміщення електродів під час проведення початкового розряду виявляється більш ефективним при використанні двофазних дефібриляторів. У разі брадикардії після кардіоверсії, коли необхідна зовнішня електрокардіостимуляція, розміщення не апікальні електроди може не захопити міокард.
Внутрішня кардіоверсія
Успіх внутрішньої дефібриляції з розрядами низької енергії для лікування фібриляції шлуночків і шлуночкової тахікардії призвів до подальших досліджень внутрішньої кардіоверсії для лікування фібриляції передсердь. Зверніть увагу на наступне:
- Пацієнт повинен отримувати антикоагулянтну терапію, як і при зовнішній кардіоверсії, хоча від антикоагулянтів слід відмовитися для безпечної венозної пункції. Доступні різні техніки; Нижче наведена процедура, яка зазвичай використовується.
- Три тимчасові катетери вставляються у венозну систему та розташовуються під рентгеноскопічним контролем. Два катетери з великою площею поверхні використовуються для розряду, а третій чотириполюсний катетер використовується для синхронізації зубця R і тимчасової шлуночкової постшокової стимуляції. Перший дефібриляційний катетер просувають у дистальний коронарний синус; друга розташована в апендиксі правого передсердя або бічній стінці правого передсердя. Ці катетери підключені до зовнішнього дефібрилятора, який забезпечує двофазні розряди. Чотириполюсний катетер розміщують у верхівці правого шлуночка і також підключають до зовнішнього кардіостимулятора. У дослідженні було успішно використано вектор кардіоверсії праве передсердя-коронарний синус із середньою енергією 5,6 ± 4,7 джоуля (0,4-35 джоуля).
Лікування специфічної аритмії
Стратегії лікування фібриляції передсердь включають наступне:
- Якщо пацієнт клінічно нестабільний, рекомендується термінова кардіоверсія. Пацієнтам зі стабільним станом слід контролювати частоту серцевих скорочень, у більшості з них необхідно ввести антикоагулянт за допомогою внутрішньовенного гепарину та розпочати приймання варфарину для профілактики інсульту через високий ризик тромбоемболії. Якщо існує високий ступінь упевненості, що фібриляція передсердь триває менш як 48 годин, пацієнт може перейти до кардіоверсії.
- Якщо аритмія має невизначену тривалість або підтверджену тривалість перевищує 48 годин, пацієнт може перейти до через стравохідної ехокардіографії (ТЕЕ) для оцінки тромбу в передсерді чи придатку (імовірність диму або застійного кровотоку є деякі авторитети вважають позитивним). Якщо результати ТЕЕ негативні, пацієнт може перейти до планової кардіоверсії. В іншому випадку ці пацієнти повинні отримувати антикоагулянтну терапію протягом 3 тижнів перед кардіоверсією з повторним ТЕЕ.
- Усі пацієнти повинні отримувати антикоагулянт варфарином протягом 4 тижнів після кардіоверсії, оскільки механічна функція передсердя відстає до 7 днів після відновлення синусового ритму. Якщо вищевказане лікування не приносить результатів, пацієнтів можна лікувати лише медикаментозним лікуванням, повторити кардіоверсію після антиаритмічного (наприклад, ібутиліду) лікування, абляційної терапії або дефібриляції передсердь.
Стратегії лікування інших суправентрикулярних тахікардій (СВТ) включають наступне:
- В цей час рецидивне тріпотіння передсердь зазвичай назавжди виліковується за допомогою радіочастотної катетерної абляції. Якщо у пацієнта гемодинамічна нестабільність, то можливе застосування кардіоверсії.
- Антикоагулянт рекомендовано, якщо для лікування тріпотіння передсердь використовується зовнішня кардіоверсія, подібно до пацієнтів із фібриляцією передсердь, які потребують кардіоверсії. Хоча колись вважалося, що тріпотіння передсердь є меншим ризиком утворення тромбу в лівому передсерді, ніж фібриляція передсердь, останні дані свідчать про те, що ризик утворення тромбів еквівалентний.
- Іншим пацієнтам із СВТ рідко потрібна зовнішня кардіоверсія, якщо вони не гемодинамічно нестабільні.
Стратегії лікування інших шлуночкових тахікардій включають наступне:
- Пацієнтам, які не реагують на внутрішньовенне введення препаратів при лікуванні стабільної мономорфної шлуночкової тахікардії, пов’язаної з гострим коронарним синдромом або гострим інфарктом міокарда, слід спочатку лікувати 50–100 джоулями синхронізованих розрядів. Якщо реакції на розряд низької енергії не спостерігається, слід застосувати розряд силою 200 джоулів, а потім за потреби розряди силою 300 і 360 джоулів.
- При нестабільній шлуночковій тахікардії слід проводити несинхронізовані розряди. Двофазні дефібрилятори не вимагають ескалації енергії, але слід використовувати три послідовні розряди по 150 джоулів.
Особливі умови
У педіатричних пацієнтів із PSVT або шлуночковою тахікардією, які не є гемодинамічно стабільними, рекомендований початковий синхронізований шок 0,5 Дж/кг. При наступних спробах енергія збільшується.
Під час вагітності застосовуються рекомендації, як і для інших дорослих.
Ускладнення
Ускладнення електричної кардіоверсії можуть вплинути на пацієнтів або медичних працівників. Наприклад, за оцінками, частота травм становить 1 випадок на 1700 дефібриляційних розрядів для парамедиків у польових умовах і 1 на 1000 дефібриляційних розрядів для персоналу екстреної медичної допомоги, що працює з дефібриляторами. У пацієнтів може виникнути гіпоксія або гіповентиляція від седації. Більшість опіків від ударів є поверхневими опіками часткової товщини, але деякі є глибокими.
Ускладнення з боку серця включають важку брадикардію або асистолію після кардіоверсії, які частіше виникають після довготривалої фібриляції передсердь (ФП, фібриляція передсердь), застосування високих доз бета-блокаторів або блокаторів кальцію та антиаритмічних засобів, а також у літніх пацієнтів. Інші ускладнення включають гіпотензію та набряк легенів.
Індуковані аритмії включають брадикардію, атріовентрикулярну (AV) блокаду, асистолію, шлуночкову тахікардію (VT, vtach) і фібриляцію шлуночків (VF, vfib). У пацієнтів з гострим коронарним синдромом або гострим інфарктом міокарда може бути викликана брадикардія або AV-блокада, і їм може знадобитися встановлення зовнішнього або внутрішнього кардіостимулятора. Шлуночкова тахікардія та фібриляція шлуночків зазвичай виникають у пацієнтів з аналогічним анамнезом.
Фібриляція шлуночків після кардіоверсії буває двох типів. Перший тип виникає відразу після розряду і пов'язаний з неправильною синхронізацією. Цей тип фібриляції шлуночків легко реагує на дефібриляцію (несинхронізований протишок).
Другий тип фібриляції шлуночків після кардіоверсії пов’язаний з токсичністю наперстянки та проявляється протягом кількох хвилин після кардіоверсії. Спочатку це може бути сполучна або пароксизмальна передсердна тахікардія, потім фібриляція шлуночків, яку важко перевести в синусовий ритм.
Хоча деякі з ускладнень здаються критичними, синхронізована кардіоверсія постійним струмом (постійним струмом) зазвичай безпечна та ефективна, якщо її виконує під наглядом добре навчений персонал. Вимірювання тропоніну I після кардіоверсії не було підвищено у пацієнтів з нормальною та зниженою функцією лівого шлуночка, що свідчить про відсутність пошкодження міоцитів.
ДЖЕРЕЛО: https://emedicine.medscape.com

.jpg)

.jpg)